Zuletzt aktualisiert am 19. März 2020 um 21:06
Die Frage nach den Diabetes Typ 1 Ursachen beschäftigt bereits die fünfte Generation Wissenschaftler. Sie als Betroffener haben es erfolgreich geschafft, Ihre Symptome dem Diabetes Typ 1 zuzuordnen und beginnen nun die Insulintherapie. Das ist gut.
Aber eine Frage brennt Ihnen immer noch auf der Zunge: Die Frage nach dem Warum. Wie konnte es soweit kommen? Warum gerade Sie?
Erfahren Sie hier mehr über die Diabetes Typ 1 Ursachen und Risikofaktoren.
Was passiert bei einer Autoimmunerkrankung?
Um auf dem aktuellen Stand zu bleiben: Diabetes Typ 1 gehört zu den Autoimmunerkrankungen, was den großen Unterschied zu Typ 2 Diabetes darstellt. Normalerweise beschützen Immunzellen den Körper vor Eindringlingen wie Bakterien und Viren. Außerdem beseitigen sie totes Material, also tote Zellen. Das ist wichtig, damit Platz für junge und frische Zellen geschaffen wird.
Normalerweise greifen Immunzellen auch nicht körpereigene Zellen an. Bei Autoimmunerkrankungen ist diese Unterscheidung zwischen Freund und Feind jedoch verloren gegangen2.
Dann richten sich Immunzellen gegen einen bestimmten Zelltyp oder Gewebe.
Was passiert bei Diabetes Typ 1?
Hier sind die Betazellen der Bauchspeicheldrüse (Pankreas) Zellen des Autoimmunprozesses. Aus irgendeinem Grund kommt es zur Bildung von Auto-Antikörpern, also Antikörpern (Immunproteinen), die sich nicht gegen Feind, sondern gegen Freund (auto griech. für „selbst“) richten.
Diese Antikörper binden an die Betazellen der Bauchspeicheldrüse und markieren sie als Feinde. Die Immunzellen tun dann einfach nur, was ihre Aufgabe ist: Sie vernichten den Feind.
In diesem Fall leider ein gesundes und intaktes Gewebe.
Durch den Autoimmunprozess werden die Betazellen des Pankreas weitgehend zerstört. Eine ganze Weile können gesunde Zellen das Wegfallen der zerstörten Zellen kompensieren. Daher kommt es erst recht spät zum Ausbruch der Symptome (siehe Diabetes Typ 1 Symptome).
Diese sind dafür aber umso heftiger.
Die Folge ist ein absoluter Insulinmangel, da die Betazellen bereits so weit zerstört sind, dass sie nicht mehr genug Insulin produzieren, um auf den ansteigenden Blutzuckerspiegel nach einer Mahlzeit zu reagieren.
Daher benötigen Betroffene eine gute Insulintherapie sowie eine Umstellung in der Lebensführung (siehe Diabetes Typ 1 Ernährung).
Doch was sind nun die Diabetes Typ 1 Ursachen und Risikofaktoren?
Diabetes Typ 1 Ursachen und Risikofaktoren
Wie entsteht Diabetes Typ 1?
Diabetes Typ 1 Ursachen im Vergleich zu Typ 2: Anders als bei Typ 2 Diabetes ist es hier ein Autoimmunprozess, der der Krankheit zugrunde liegt. Es gibt heute nur Theorien, wie Autoimmunerkrankungen entstehen, und keinen festgelegten Mechanismus.
Was man sicher weiß ist, dass die Zahlen für Diabetes Typ 1 stetig zunehmen. Daher ist es nicht richtig, alles auf die Genetik oder Pech zu schieben.
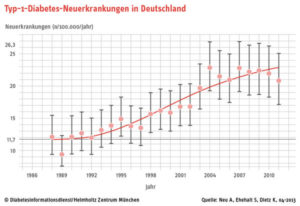
Man weiß, dass Auto-Antikörper entstehen. Man weiß, dass sich Immunprozesse auch gegen entzündetes Gewebe richtet – also ein vorher beschädigtes Pankreas könnte ein Auslöser sein oder ist es einfach nur die Genetik?
Anmerkung: Es ist nicht immer eine alleinige Ursache, die zur Entstehung von Autoimmunerkrankungen führt. Es ist die Summe aus mehreren Risikofaktoren, die alle für sich genommen die Wahrscheinlichkeit für die Erkrankung erhöhen.
Lesen Sie hier die bekannten und bestätigten Diabetes Typ 1 Ursachen und Risikofaktoren:
Genetik
Die genetische Veranlagung liegt bei Diabetes Typ 1 höher als bei anderen Autoimmunerkrankungen wie zum Beispiel Hashimoto Thyreoiditis oder rheumatoide Arthritis. Sehen kann man das an Zwillingsstudien.
Hat ein eineiiger Zwilling Diabetes Typ 1, so erkrankt der andere mit einer Wahrscheinlichkeit von 33 % auch. Die Genetik spielt eine Rolle, ist jedoch nicht der Hauptfaktor. Mutationen in der Region HLA-DR3 und DR4 sind mit einer erhöhten Inzidenz von Diabetes Typ 1 in Verbindung gebracht worden.
Diese zwei Gene spielen eine Rolle im HLA-Komplex, der bei der Bildung von Auto-Antikörpern eine entscheidende Rolle spielt. Eine Mutation hier erhöht also die Geschwindigkeit für eine Bildung von Auto-Antikörpern.
Infektionen
Durch molekulare Mimikry kann es nach bestimmten Infektionen zum Ausbruch von Diabetes Typ 1 kommen. Denn manche Krankheitserreger haben auf ihrer Oberfläche Proteine, die denen auf Betazellen der Bauchspeicheldrüse ähnlich sind. Es kann also zur Bildung von Antikörpern gegen die Krankheitserreger kommen, die zufälligerweise dann auch auf die Betazellen ansprechen.
Die mit Diabetes Typ 1 in Bindung gebrachten Krankheitserreger sind Mumps, Röteln und Coxsackie-Viren8-11. Gegen Mumps und Röteln kann man sich heutzutage standardmäßig impfen lassen. Tritt in Ihrer Familie Diabetes Typ 1 auf, ist eine provisorische Impfung auf jeden Fall ein Thema.
Faktoren der Lebensführung
Alle nun kommenden Faktoren, die die Entstehung von Diabetes Typ 1 begünstigen, gehören zur Lebensführung. Bei Genetik und Infektionen kann man nicht viel machen, bei der Lebensführung schon. Denn eine ungesündere und unnatürliche Lebensführung steigert zusammengefasst das Risiko.
Diese Faktoren der Lebensführung erhöhen erwiesenermaßen das Risiko für Diabetes Typ 1:
Vitamin D Mangel
Vitamin D ist das Sonnenhormon, das unser Körper bildet, wenn wir uns direktem Sonnenlicht aussetzen. Und mit direktem Sonnenlicht meine ich ohne Sonnencreme und ohne Kleidung. 90 % aller Deutschen leiden unter einem Vitamin D Mangel. Im Winter ist Vitamin D sowieso Mangelware, im Sommer blockieren wir dann die Vitamin D-Bildung mit Sonnencreme.
Vitamin D und Autoimmunerkrankungen sind auch eine längere Geschichte. Vitamin D ist unerlässlich für die Ausreifung eines gesunden Immunsystems und Darms. Ein Vitamin D-Mangel erhöht generell das Risiko für Autoimmunerkrankungen4,14.
Mehr zu Vitamin D und wie Sie einem Mangel vorbeugen und begegnen können, finden Sie hier (Vitamin D).
Kaiserschnitt
In den ersten Tagen und Wochen eines neuen Lebens ist es wichtig, dass das Baby eine gesunde Darmflora ausbildet. Bei einem Kaiserschnitt unter sterilen Bedingungen kommt das Baby nicht mit vaginalen Milchsäurebakterien der Mutter in Kontakt. Es fehlt sozusagen die Starthilfe zur Ausbildung einer Darmflora. Die Lösung? Probiotika nach Kaiserschnitt-Geburt.
Beikost
Was das Baby in den ersten ein bis zwei Jahren seines Lebens zu essen bekommt, spielt auch eine Rolle bei der Ausbildung der Darmflora und des Immunsystems. Je länger gestillt wird, desto besser. Und wenn dann doch einmal die Beikost eingeführt wird, scheint Getreide ein Risikofaktor zu sein. Getreidefreie Beikost ist hier also die bessere Wahl.
Westlicher Lebensstil
Der westliche Lebensstil im Allgemeinen scheint ein Risikofaktor für Autoimmunerkrankungen zu sein. Darunter versteht man nicht nur eine industrielle und hoch verarbeitete Ernährung7, sondern auch zu wenig frische Luft, zu wenig Sonne, zu wenig Bewegung, ein kranker Darm, eine zu hohe Belastung mit Mikroplastik, Schwermetallen und anderen Umweltgiften.
Zuckerkonsum
Speziell bei Diabetes Typ 1 ist ein erhöhter Zuckerkonsum ein wichtiger Risikofaktor. Denn ein zu schneller und zu heftiger Anstieg des Blutzuckers bedeutet für den Körper eine Stressreaktion und somit auch für das Pankreas. Kommt es öfters vor, erhöht sich das Risiko einer Pankreatitis, also einer Entzündung des Pankreas.
Übergewicht
Übergewicht ist ebenfalls ein Stressor: Denn Übergewicht erhöht nicht nur die Blutfette, sondern auch Entzündungsmediatoren im Blut. Übergewicht bedeutet also chronische Entzündungen im Körper. Diese Entzündungen und die hohen Blutfette behindern Betazellen des Pankreas bei der Regulierung des Insulins- und Blutzuckerhaushalts. Wieder steigt das Risiko einer Entzündung15.
Rauchen
Durch Zigarettenrauch (und Feinstaub sowie industrielle Abgase) kommen zahlreiche Giftstoffe in den Körper. Die Leber kommt nicht immer mit der Ausscheidung dieser Giftstoffe nach und so ist wieder das Risiko einer chronischen Entzündung erhöht. Es kann aber vorkommen, dass sich diese Giftstoffe in bestimmten Organen und Geweben ablagern, was auch für den Pankreas der Fall zu sein scheint5.
Verarbeitetes rotes Fleisch
Alles Fleisch, das nicht naturbelassen und schonend zubereitet wird, erhöht ebenfalls das Risiko. Denn Fleisch in Fast Food sowie Wurstprodukte enthalten zahlreiche Zusatzstoffe. Diese verändern nicht nur die chemische Struktur des Fleisches, sondern stellen selbst eine Belastung für den Stoffwechsel dar.
Leaky Gut Syndrom
Ein kaputter Darm (Leaky Gut Syndrom) wird mit allen Autoimmunerkrankungen in Verbindung gebracht. Was nicht weiter verwunderlich ist: Der Darm entscheidet, wie viele Nährstoffe und wie viele Giftstoffe in den Körper gelangen. Bei Löchern in der Darmwand strömen zahlreiche Giftstoffe und Krankheitserreger ins Blut, wo sie eigentlich nichts verloren haben.
Dadurch reagiert nicht nur das Immunsystem über, durch die Giftstoffe werden alle Entgiftungsapparaturen des Körpers überlastet. Das Risiko einer Autoimmunerkrankung steigt12-13. Bei den meisten Autoimmunerkrankten – nicht bei allen – wird ein Leaky Gut beobachtet.
Dysbalance der Darmflora
Jeder Mensch trägt etwa 2 kg Darmbakterien mit sich herum. Mehrere 100 verschiedene Arten Mikroorganismen tummeln sich da bei Ihnen im Bauch. Die Zusammensetzung der verschiedenen Arten spielt eine bedeutende Rolle dafür, wie es im Stoffwechsel und im Immunsystem zugeht. Infolge ungesunder Lebensführung oder einer chronischen Darminfektion kommt es zu einer Dysbalance der Darmflora und somit zur Erhöhung des Risikos für Diabetes Typ 1.
Eine gute Darmflora ist also nicht nur bei Babys wichtig, sondern auch bei Erwachsenen.
Gluten
Hier geht es um das Kleberprotein im Weizen. Es kommt jedoch in leicht abgewandelter Form auch in anderen Getreidesorten wie Mais, Dinkel, Roggen und Hafer vor. Gluten erhöht nicht nur das Risiko für Leaky Gut Syndrom – es ist zudem sehr schlecht verdaubar und wird teilweise nur halbverdaut in den Blutkreislauf aufgenommen.
Hier kommt es zur Erhöhung des Risikos für molekulare Mimikry und zur Entstehung von Auto-Antikörpern1,12,16.
Stress
Stress ist generell ein Auslöser für Autoimmunerkrankungen. Denn Stress erhöht nicht nur das Risiko für ein Leaky Gut Syndrom, sondern auch für eine chronische Überaktivierung des Immunsystems und Entstehung von Auto-Antikörpern3,6.
Stress kann psychoemotional sein (Arbeitsstress, Beziehungen, Zukunftsängste), aber auch metabolisch (Nährstoffmangel, Übergewicht, ungesunde Ernährung).
Was für Arten von Stress es gibt und was Sie tun können, um das Stressniveau zu senken, erfahren Sie hier (Stress abbauen).
Tag-Nacht-Rhythmus
Diabetes Typ 1 tritt bei Schichtarbeitern in erhöhtem Ausmaß auf. Denn eine Störung des Tag-Nacht-Rhythmus bedeutet eine Störung im Immunsystem und im Hormonhaushalt. Wie Sie nun mittlerweile wissen, sind Hormonhaushalt und das Immunsystem sehr empfindlich und Ungleichgewichte begünstigen Autoimmunerkrankungen. Und das sehr stark.
Diabetes Typ 1 Ursachen – warum so viele Risikofaktoren?
Natürlich wäre es schöner, Ihnen ein, zwei gute Diabetes Typ 1 Ursachen und Risikofaktoren zu nennen, die zur Entstehung aller Fälle von Typ 1 Diabetes ausreichen.
Jedoch ist dem nicht so. Denn wie Sie nun wissen, läuft bei der Entstehung von Typ 1 Diabetes alles auf Infektionen, Nährstoffmängel, Dysbalancen im Immunsystem und Stress hinaus.
Und die wiederum haben zahlreiche weitere Ursachen.
Die Entstehung einer Autoimmunerkrankung ist dann immer ein Zusammenspiel vieler Risikofaktoren. Gegen die meisten kann man sich absichern, gegen einige jedoch nicht.
Diabetes Typ 1 Heilung – ist das möglich?
Nun, Typ 2 Diabetes ist heilbar, da es sich hier lediglich um eine Insulinresistenz handelt. Und die hat Ursachen, die behandelt werden können. Anders bei Autoimmunerkrankungen: Hier sind die Diabetes Typ 1 Ursachen meist nicht bekannt, beziehungsweise es sind mehrere Risikofaktoren.
Durch Medikamente sowie eine Umstellung zu einem gesünderen Lebensstil kann es zu einem kompletten Rückgang der Diabetes Typ 1 Symptome kommen (Remission). Das ist das ultimative Ziel bei uns.
Aber eine Heilung dahingehend, dass sich das Pankreas komplett regeneriert und die Funktion der Betazellen komplett wiederhergestellt wird, ist so gut wie unmöglich. Denn wie Sie nun auch wissen, muss ein Großteil der Betazellen zerstört sein, dass es zum Ausbruch von Diabetes Typ 1 kommt. Selbst wenn alles dafür getan wird, das Krankheitsbild zu verbessern und der Autoimmunprozess gestoppt wird, eine komplette Heilung ist nicht möglich.
Aber eine Remission ist möglich und das ist unser Ziel.
Diabetes Typ 1 Ursachen – wie geht es weiter?
Sie wissen nun, was Diabetes Typ 1 auslöst. Sie wissen auch, wie eine gute Insulintherapie (siehe Diabetes Typ 1 Behandlung) abläuft. Was noch wichtig ist, ist die Lebensführung:
Durch eine gesunde Ernährung und Lebensführung sowie einer Nährstofftherapie ergänzen Sie die schulmedizinische Therapie mit Insulin ausgezeichnet. Sie sollten alle Register ziehen, die Ihnen zur Verfügung stehen, um Krankheitsbild und Lebensqualität wieder zu verbessern.
Wie ein gesunder Lebensstil und eine gesunde Ernährung speziell bei Diabetes Typ 1 aussehen kann, erfahren Sie hier (Diabetes Typ 1 Ernährung).
Fazit – viele Diabetes Typ 1 Ursachen, eine Krankheit
Eine Autoimmunerkrankung hat immer viele verschiedene Ursachen und Risikofaktoren. Eine Autoimmunerkrankung wie hier Diabetes Typ 1 bedeutet immer ein Summieren mehrerer Diabetes Typ 1 Ursachen.
Gegen manche kann man etwas tun (Lebensführung), gegen andere wiederum nicht (Genetik, Infektionen). Bei allen Betroffenen ist dabei das Profil der Diabetes Typ 1 Ursachen individuell. Mit gesunder Lebensführung können die meisten Diabetes Typ 1 Ursachen und Risikofaktoren behoben werden und verbessern interessanterweise auch das Krankheitsbild – und das enorm! Eine gesunde Ernährung und Lebensführung sollte die Insulintherapie in jedem Fall unterstützen.
Wenn das der Fall ist, haben Sie den Krankheitsverlauf und die Blutzuckerkontrolle selbst in der Hand.
Wenn Ihnen der Beitrag „Diabetes Typ 1 Ursachen“ gefallen hat, könnte Ihnen genauso gefallen:
- Alles über Diabetes Typ 1, was Sie wissen sollten
- Diabetes Typ 1 im Alltag
- Diabetes Typ 1 Diagnose – wie läuft sie ab?
[su_spoiler title=“Quellenverzeichnis“]
- Cohn, Aaron; Sofia, Anthony M.; Kupfer, Sonia S. (2014): Type 1 diabetes and celiac disease: clinical overlap and new insights into disease pathogenesis. In: Current diabetes reports 14 (8), S. 517. DOI: 10.1007/s11892-014-0517-x.
- Deodhar, S. D. (1992): Autoimmune diseases: overview and current concepts of pathogenesis. In: Clinical biochemistry 25 (3), S. 181–185.
- Raison, Charles L.; Miller, Andrew H. (2003): When not enough is too much: the role of insufficient glucocorticoid signaling in the pathophysiology of stress-related disorders. In: The American journal of psychiatry 160 (9), S. 1554–1565. DOI: 10.1176/appi.ajp.160.9.1554.
- Rosen, Y.; Daich, J.; Soliman, I.; Brathwaite, E.; Shoenfeld, Y. (2016): Vitamin D and autoimmunity. In: Scandinavian journal of rheumatology 45 (6), S. 439–447. DOI: 10.3109/03009742.2016.1151072.
- Songini, M.; Mannu, C.; Targhetta, C.; Bruno, G. (2017): Type 1 diabetes in Sardinia: facts and hypotheses in the context of worldwide epidemiological data. In: Acta diabetologica 54 (1), S. 9–17. DOI: 10.1007/s00592-016-0909-2.
- Stojanovich, Ljudmila; Marisavljevich, Dragomir (2008): Stress as a trigger of autoimmune disease. In: Autoimmunity reviews 7 (3), S. 209–213. DOI: 10.1016/j.autrev.2007.11.007.
- Ugurlu, Vahap; Binay, Cigdem; Simsek, Enver; Bal, Cengiz (2016): Cellular Trace Element Changes in Type 1 Diabetes Patients. In: Journal of clinical research in pediatric endocrinology 8 (2), S. 180–186. DOI: 10.4274/jcrpe.2449.
- Ashton, Michelle P.; Eugster, Anne; Walther, Denise; Daehling, Natalie; Riethausen, Stephanie; Kuehn, Denise et al. (2016): Incomplete immune response to coxsackie B viruses associates with early autoimmunity against insulin. In: Scientific reports 6, S. 32899. DOI: 10.1038/srep32899.
- Akatsuka, Hajime; Yano, Yutaka; Gabazza, Esteban C.; Morser, John; Sasaki, Ryoma; Suzuki, Toshinari et al. (2009): A case of fulminant type 1 diabetes with coxsackie B4 virus infection diagnosed by elevated serum levels of neutralizing antibody. In: Diabetes research and clinical practice 84 (3), e50-2. DOI: 10.1016/j.diabres.2009.03.009.
- Green, J.; Casabonne, D.; Newton, R. (2004): Coxsackie B virus serology and Type 1 diabetes mellitus: a systematic review of published case-control studies. In: Diabetic medicine : a journal of the British Diabetic Association 21 (6), S. 507–514. DOI: 10.1111/j.1464-5491.2004.01182.x.
- Yeung, Wing-Chi G.; Rawlinson, William D.; Craig, Maria E. (2011): Enterovirus infection and type 1 diabetes mellitus: systematic review and meta-analysis of observational molecular studies. In: BMJ (Clinical research ed.) 342, d35. DOI: 10.1136/bmj.d35.
- Fasano, Alessio (2011): Zonulin and its regulation of intestinal barrier function: the biological door to inflammation, autoimmunity, and cancer. In: Physiological reviews 91 (1), S. 151–175. DOI: 10.1152/physrev.00003.2008.
- Fasano, Alessio (2012): Leaky gut and autoimmune diseases. In: Clinical reviews in allergy & immunology 42 (1), S. 71–78. DOI: 10.1007/s12016-011-8291-x.
- Prietl, Barbara; Pilz, Stefan; Wolf, Michael; Tomaschitz, Andreas; Obermayer-Pietsch, Barbara; Graninger, Winfried; Pieber, Thomas R. (2010): Vitamin D supplementation and regulatory T cells in apparently healthy subjects: vitamin D treatment for autoimmune diseases? In: The Israel Medical Association journal : IMAJ 12 (3), S. 136–139.
- Medina et al. (2018): Metabolic syndrome, autoimmunity and rheumatic diseases. Pharmacol Res. 2018 Jan 31. pii: S1043-6618(17)31334-8. doi: 10.1016/j.phrs.2018.01.009.
- Bhadada et al. (2011): Prevalence and clinical profile of celiac disease in type 1 diabetes mellitus in north India. J Gastroenterol Hepatol. 2011 Feb;26(2):378-81. doi: 10.1111/j.1440-1746.2010.06508.x.
Bücherquelle
Sarah Ballantyne – Die Paläo-Therapie – Riva; Auflage: 1. Auflage (16. Dezember 2015)
Bildquelle: (c) Depositphotos @fokuspokusltd
[/su_spoiler]











