Zuletzt aktualisiert am 7. Dezember 2021 um 0:26
Die Haut ist mit Ausschlag übersät: rot, juckend, schuppig. Sowohl das unangenehme Körpergefühl als auch die soziale Stigmatisierung können für Betroffene der Schuppenflechte (Psoriasis) belastend sein. Psoriasis ist eine chronisch-entzündliche Hauterkrankung mit Manifestierungen im gesamten Körper, an der deutschlandweit ungefähr zwei Millionen Menschen leiden. Die Erkrankung zählt zu den systemischen Autoimmunerkrankungen.
[su_box title=“Schuppenflechte (Psoriasis) – Kurze Zusammenfassung“]
- Psoriasis ist eine chronisch-entzündliche Erkrankung, die zu den Autoimmunerkrankungen zählt.
- Das Immunsystem wird fehlgeleitet und greift körpereigene Zellen an.
- Die Symptome sind auf der Haut am stärksten zu sehen, dennoch handelt es sich um eine systemische Autoimmunerkrankung, bei der der gesamte Körper betroffen und entzündet ist.
- Es kommt zu einer übermäßigen Schuppenbildung und Entzündung betroffener Hautstellen, die je nach Alter und Schweregrad an vielen Stellen auftreten können.
- Die Diagnose ist eindeutig und wird von Hautärzten gestellt, die schulmedizinische Therapie erfolgt umgehend.
- Gesunde Lebensführung nimmt einen wichtigen Anteil bei der Behandlung ein, da Betroffene so das Ausmaß der Erkrankung stark reduzieren können.[/su_box]
Was ist Schuppenflechte?
Schuppenflechte (Psoriasis) ist eine systemische Autoimmunerkrankung, die sowohl Haut als auch innere Organe, vor allem Gelenke, befallen kann. Sie ist nicht ansteckend und verläuft in Schüben. Schweregrad und Ausmaß der Symptome sind individuell, genauso wie der Ausbruch der Erkrankung.
Die Symptome sind überwiegend auf der Haut zu sehen, trotzdem ist die Erkrankung (Psoriasis) eine systemische Erkrankung. Der gesamte Körper ist chronisch entzündet, das Immunsystem ist bei der Erkrankung hochempfindlich. In betroffenen Körperregionen lagern sich große Mengen Immunzellen ein und greifen körpereigene Hautzellen an, daher ist Psoriasis mittlerweile als Autoimmunerkrankung bestätigt worden.
Bei Autoimmunerkrankungen greift das Immunsystem fälschlicherweise körpereigene Zellen an, weil es darin einen Feind erkennt5,9,20. Bei der Schuppenflechte führt diese Autoimmunreaktion über verschiedene Mechanismen zu einer Hyperproliferation (Wucherung) der Hautzellen (Keratinozyten), die anstelle einer üblichen Überlebensdauer von 28 Tagen im Schnitt nur sieben bis acht Tage überleben. Der Körper stößt diese schnell ab, sie vereinen sich zu den charakteristischen Schuppen.
Die Krankheit wurde erstmals von Hippokrates (460-370 vor Christus) beschrieben, die Krankheit ist also nicht gänzlich neu. Andere chronisch-entzündliche Erkrankungen sind erst seit der Neuzeit bekannt oder beschrieben. Schuppenflechte scheint bereits im Altertum bekannt gewesen zu sein, jedoch nicht in dem Ausmaß wie heute.
2 bis 4 % der west- und nordeuropäischen Bevölkerung sind von Psoriasis betroffen, aktuellste Schätzungen gehen in Deutschland von zwei bis 2,5 Millionen Betroffenen aus. Damit ist Psoriasis neben Hashimoto Thyreoiditis die häufigste Autoimmunerkrankung in Deutschland.
[su_spoiler title=“Exkurs: Aufbau und Funktionen der Haut“]
Aufbau und Funktionen der Haut
Um zu verstehen, was bei Schuppenflechte in der Haut passiert, erklären wir Ihnen in Kürze Aufbau und Funktion der Haut.
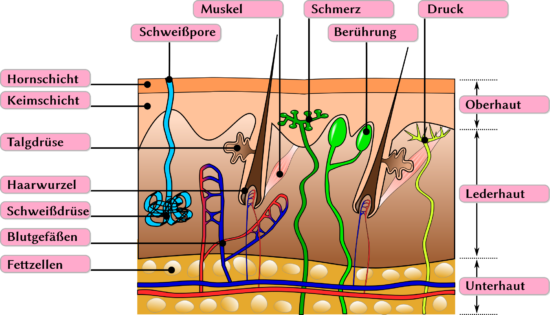
Mit einer Masse von 4 Kilogramm und einer Oberfläche von 1,5 bis 2 m² ist die Haut das größte Organ des Menschen. Die Haut ist Teil der Immunabwehr, da sie die äußerste Barriere gegen äußere Einflüsse darstellt (Wasser, Temperatur, Fressfeinde, Reizstoffe, Mikroorganismen).
Der Aufbau der Haut in Kürze:
Die Haut (Cutis) ist in Schichten aufgebaut, die sich in Unterhautfettgewebe (Subcutis), Unter- oder Lederhaut (Dermis) und Oberhaut (Epidermis) gliedern.
Das Unterhautfettgewebe besteht aus Fettzellen, die lose durch Bindegewebe miteinander verbunden sind. Bei Störungen kommt es zur bekannten Cellulite bei Frauen. Das Unterhautfettgewebe liegt direkt auf der Muskulatur, hier verlaufen wichtige Blutgefäße.
In der Lederhaut sind die Haare, Talgdrüsen und Schweißdrüsen verankert. Ein dichtes Netzwerk aus Kollagen (Bindegewebe) sorgt für Stabilität. Viele kleine Blutgefäße sind hier vorhanden.
Auf der Unterhaut liegt die Oberhaut. Sie ist mit 0,2 Millimeter vergleichsweise dünn und besitzt direkten Kontakt zur äußeren Umgebung. Sie ist damit die eigentliche Schutzbarriere der Haut. Die Oberhaut besitzt keine eigenen Blutgefäße und ist mit der Unterhaut durch sogenannte Papillarkörper verzahnt. Bei mechanischer Belastung der Oberhaut löst sich die Verzahnung.
Die sehr dünne Oberhaut besteht wiederum aus drei Einzelschichten: Der Erneuerungsschicht (Basalzellschicht), der Stachelzellschicht und der zuoberst liegenden Hornschicht. Die Hornzellen sind der mechanische Widerstand. Sie sind kein Abfall aus toten Zellen, sondern wichtiger Bestandteil der Haut. Sie bilden sich aus Keratinozyten (Hautzellen), die abgestoßen werden und durch ein Protein namens Filaggrin miteinander quervernetzt werden.
Funktionen der Haut:
- Schutz des Körpers vor allen Einflüssen der äußeren Umwelt (Kälte, Druck, Wärme, Scherkräfte).
- Kontrolle der Hautflora (Durch Bildung antimikrobieller Stoffe, Talg und Absonderung gewisser Nährstoffe.)
- Immunüberwachung (Die Oberhaut ist von Immunzellen durchdrungen, die nach dem Rechten sehen.)
- Temperaturkontrolle (Abkühlung des Körpers durch Schweißbildung, Isolation des Körpers vor Kälte durch Gänsehaut.)
[/su_spoiler]
Ist Schuppenflechte ansteckend?
Psoriasis ist bei Betroffenen häufig mit einer starken Stigmatisierung in der Gesellschaft verbunden. Freunde, Familie, Partner, Arbeitskollegen und Schulkameraden – sie sehen in erste Linie eine Hauterkrankung und meiden Betroffene aus Angst vor Ansteckung.
Dies ist unnötig, da Schuppenflechte eine nicht ansteckende Hauterkrankung ist. Ihr liegt eine Autoimmunreaktion zugrunde, kein bakterieller Infekt oder eine sonstige ansteckende Krankheit. Daher haben sowohl Betroffene als auch Mitmenschen keine Übertragung zu befürchten. Trotzdem ist der soziale Druck hoch. Das bessert sich hoffentlich durch bessere Aufklärung in den nächsten Jahren.
Wenn es klar als Schuppenflechte diagnostiziert wurde, haben Mitmenschen keine Ansteckung zu befürchten.
Was passiert bei Schuppenflechte in der Haut?
Bisher haben wir allgemeine Fakten über die Haut und Schuppenflechte erläutert. Kümmern wir uns nun um das Wesentliche: Was in der Haut passiert, wenn die Krankheit entsteht und vorliegt.
Zwei grundsätzliche Mechanismen, die bei Schuppenflechte augenscheinlich sind, sind die Rötung und die Schuppenbildung. Die Rötung kommt durch eine chronische Entzündung der betroffenen Hautstellen zustande, die Schuppenbildung durch eine Hyperproliferation (starkes Wachstum) und Abstoßung von Keratinozyten und Hornzellen.
Die Entzündung und die Schuppenbildung sind unmittelbar miteinander verbunden.
Zu Beginn der Krankheit liegt in den meisten Fällen eine Infektion der Haut mit Streptokokken oder Staphylokokken vor, virale Infektionen sind ebenfalls möglich. Die Hautflora scheint hier eine wichtige Rolle zu spielen. Hinzu kommen Reizstoffe aus der direkten Umgebung oder aus allergen wirkenden Nahrungsmitteln. Um diesen Stoffen entgegenzutreten, wandern Immunzellen in die oberen Hautschichten ein und starten eine Entzündungsreaktion.
Nach erfolgreicher Beseitigung der Fremdstoffe verbleiben die Immunzellen in den oberen Hautschichten und vermehren sich stark. Der Grund dafür ist noch nicht einwandfrei geklärt und wir diskutieren diesen ausführlicher im Abschnitt über die Gründe von Schuppenflechte.
Es liegen zu viele Immunzellen (Makrophagen, neutrophile Granulozyten, zytotoxische T-Zellen16,61) in den oberen Hautschichten vor. Sie sind sehr sensibel, fast schon überreaktiv.
Es kommt neben der Entzündung zur Bildung von Autoantikörpern gegen Hautzellen in den bereits entzündeten und geschwächten oberen Hautschichten. Die Bildung der Autoantikörper verstärkt sich, je weiter die Erkrankung voranschreitet und je stärker die Symptome werden.
Zu den Autoantikörpern bilden die Immunzellen Entzündungsbotenstoffe (IL-6, IL-17, IL-22, IFN-γ, TNF-α), die einen Teufelskreis aus mehr Entzündungen, mehr Autoantikörpern und mehr herbeigerufenen Lymphozyten und Fresszellen bedeuten16,61.
Die Autoantikörper und die Interleukine aktivieren in den Hautzellen einen biochemischen Signalweg namens JAK-STAT353. Es kommt zu einem starken Wachstum und einer Abstoßungsreaktion der Hautzellen. So definiert sich die Psoriasis: Eine chronische Entzündung, eine starke Schuppenbildung, eine gereizte Haut, ein starker Juckreiz.
Der systemische Anteil der Schuppenflechte
Bisher haben wir uns nur darauf konzentriert, was in der Haut passiert, weil diese Symptome augenscheinlich sind. Jedoch ist die Schuppenflechte eine systemische Autoimmunerkrankung13,57. Es kommt nicht nur zur Autoimmunreaktion und chronischen Entzündung auf der Haut, sondern im gesamten Körper. Betroffene Regionen sind je nach Individuum unterschiedlich, die Manifestierung auf der Haut ist der große gemeinsame Nenner aller Betroffenen.
Psoriasis-Betroffene haben ein stark erhöhtes Risiko, von weiteren Erkrankungen (Komorbiditäten) betroffen zu sein: Knochen- und Gelenkbefall, Arthritis, Übergewicht, Bluthochdruck, Diabetes, Fettstoffwechselstörungen, Herz-Kreislauf-Erkrankungen, chronisch-entzündlichen Darmerkrankungen, Depression23-24,31.
Es ist noch nicht einwandfrei geklärt, ob diese Erkrankungen Ursache oder Folge der Psoriasis sind oder ob der Körper durch die Krankheit ohnehin geschwächt ist und sich diese Krankheiten noch leichter ausbilden können. Es wird vermutet, dass dies je nach Individuum unterschiedlich ausfällt.
Psoriasis-Formen im Überblick
Der Fachterminus für Schuppenflechte ist Psoriasis, die häufigsten drei Formen sind die folgenden:
Psoriasis-Arthritis
Hier sind neben der Haut die Gelenke betroffen, charakteristische Symptome einer Arthritis entstehen. Der große Unterschied zu anderen Arthritis-Erkrankungen und auch rheumatoider Arthritis ist, dass der Befall der Gelenke asymmetrisch ist. Häufig ist es nur eine Seite (beispielsweise das linke Knie) oder nur ein oder zwei Finger einer Hand, die von Arthritis befallen, chronisch entzündet und geschwollen sind.
Erkrankte klagen über einen höheren Gelenkverschleiß, Gelenk- und Muskelschmerzen und häufiges Fieber.
Psoriasis vulgaris
Auch als „gewöhnliche Arthritis“ bezeichnet, sie ist die häufigste Form der Schuppenflechte. Sie ist Schuppenflechte im eigentlichen Sinne und ist besonders durch rote, scharf von der unbefallenen Haut abgegrenzte Herde mit einer silbrigen, gelegentlich gelblichen Schuppung gekennzeichnet.
Im Gegensatz zu anderen Ekzem-Erkrankungen wie der Neurodermitis werden die Schuppen und betroffenen Hautstellen als grobblättrig beschrieben. Bei gewöhnlicher Schuppenflechte sind einige Hautregionen, die im Alltag besonders oft mechanischen Reizen ausgesetzt sind, häufig betroffen: Ellbogen, Knie, Kreuzbein, Steißbein, Bauchnabel und der behaarte Kopf. Auch die Afterfalte ist gelegentlich betroffen.
Psoriasis puskulosa
Dies ist eine Sonderform der Psoriasis, bei der sich auf der Haut Pusteln bilden. Daher heißt diese Form auch „Schuppenflechte mit eitrigen Bläschen“. Diese Pusteln sind kleine Hohlräume in der Oberhaut, die mit eitriger Flüssigkeit gefüllt sind. Hier liegt kein bakterieller Infekt vor, sondern eine Überreaktion des Immunsystems mit Eiterbildung. Auch diese Form ist nicht ansteckend.
Schuppenflechte des gesamten Körpers (Erythrodermie)
Eine Sonderform der Psoriasis, bei der der gesamte Körper betroffen ist.
Es gibt noch weitere, eher seltenere Formen der Psoriasis. Dazu zählen unter Anderem die Tropfen-Schuppenflechte und die Schuppenflechte in Körperfalten. Je nach Auftreten und Stärke der Erkrankung wird Psoriasis in unterschiedliche Typen eingeteilt:
Schuppenflechte – die drei Typen
Psoriasis Typ 1 liegt vor, wenn das Erkrankungsalter bei unter 40 Jahren liegt. Das Erkrankungsalter ist meist das späte Kindheitsalter.
Typ 2 Psoriasis liegt vor, wenn das Erkrankungsalter bei über 40 Jahren liegt (Altersschuppenflechte).
Beide Typen machen zusammen 99,5 % aller Psoriasis-Fälle aus.
Der dritte Typ – Zumbusch-Typ, macht 0,5 % aller Fälle aus, und ist durch starke Pustelbildung überall auf dem Körper gekennzeichnet. Das Erkrankungsalter ist unterschiedlich.
Nach den wichtigsten Formen und Typen fassen wir die Symptome der Schuppenflechte kurz zusammen.
Symptome der Schuppenflechte (Psoriasis)
Vereinzelt haben wir bereits einige Symptome angesprochen, fassen wir sie noch einmal in Kürze zusammen:
- Roter, juckender, entzündlicher, schuppender, mit einer Silberhaut überzogener Hautausschlag.
- Befall besonders der Ellbogen und Knie, Brustbein, Steißbein, Kopfhaut, Bauchnabel. Aber auch ein Befall der Schienbeine, des Gesäßes, des Rückens, der Augenbrauen, der Achselhöhlen, der Geschlechtsorgane und des Anus-Bereichs sind möglich.
- Eventuell Pustelbildung auf betroffenen Hautstellen.
- Unterschiedliche Rottönung der betroffenen Hautstellen.
- Schuppenbildung kann von innen heraus, nur an den Rändern oder über die komplette Fläche der betroffenen Hautstellen erfolgen.
- Im Allgemeinen sehr trockene und juckende Haut.
- Bei Psoriasis guttata (tropfenförmige Schuppenflechte) Auftreten vieler kleiner Schuppenherde am ganzen Körper.
- Eventuell systemische Entzündungssymptome wie schlechte Durchblutung, Bluthochdruck oder ein gestörter Fett- und Zuckerstoffwechsel.
- Eventuell starker Juckreiz am gesamten Körper, der mit der Nesselsucht (Urtikaria) vergleichbar ist.
- Bei Psoriasis-Arthritis: asymmetrische Arthritis-Symptome an größeren Gelenken und an den Fingern.
- Gelegentliche Fieberschübe, verbunden mit Arthritis-Symptome.
Es folgen nun einige Bilder, die die verschiedenen Schuppenflechte-Formen zeigen.
Wie sieht Schuppenflechte aus?
Die folgenden Bilder zeigen die verschiedenen Formen der Schuppenflechte. Sollten Sie diese nicht sehen wollen, so scrollen Sie bitte weiter nach unten.
Schuppenflechte Plaques
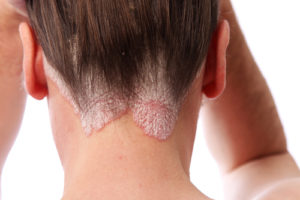
Schuppenflechte auf der Kopfhaut
Schuppenflechte am Bein
Schuppenflechte an Hand und Arm
Beachten Sie bitte, dass Größe und Ausmaß der Erkrankung von Individuum zu Individuum verschieden ist. Es ist eine individuelle Krankheit, sowohl was die Auslöser und Ursachen angeht als auch das Ausmaß der Symptome und die Behandlung.
Wenn Sie an dieser Stelle noch keine Schuppenflechte Diagnose erhalten haben, jedoch anhand der Bilder und Symptome eine vermuten, finden Sie im Folgenden eine Erklärung, wie eine übliche Schuppenflechte Diagnose abläuft.
Schuppenflechte Diagnose
Ein Dermatologe (Hautarzt) ist der übliche Ansprechpartner, um die Schuppenflechte-Diagnose zu stellen. Nach Einschätzung des Arztes, dem Berichten Ihrer Empfindungen und der Überprüfung der betroffenen Hautstellen kann der Arzt mithilfe des folgenden Protokolls eine Diagnose stellen.

Die Schuppenflechte Diagnose liegt dem Auspitz Phänomen zugrunde: Ein Arzt (Dr. Auspitz) fand Ende des 19. Jahrhunderts heraus, dass sich ein Schuppenflechte-Herd durch Reiben in besonderer Weise verändern lässt. Das nach ihm benannte Auspitz-Phänomen ist nur bei Betroffenen der Schuppenflechte anzutreffen. Es besteht aus drei einzelnen Erscheinungsformen betroffener Hautstellen, die nacheinander ausgelöst werden können:
- Mithilfe eines Holzspatels wird über den Schuppenherd gerieben. Dabei wird die normalerweise gelblich aussehende Schuppung weißlich und sieht aus wie von einer Kerze abgeschabtes Wachs (Kerzenwachsphänomen).
- Wird jetzt durch verstärktes Schaben mit dem Spatel die Schuppenauflagerung vollständig entfernt, so erscheint eine durchscheinende glänzende hauchdünne Schicht (Phänomen des letzten Häutchens).
- Wird mit dem Holzspatel weiter an diesem Häutchen geschabt, so entstehen punktförmige Blutungen (Blutiger Tau-Phänomen).
Mit diesem Vorgehen ist Schuppenflechte üblicherweise eindeutig diagnostizierbar. Jedoch sollte auch ausgeschlossen werden, dass andere Hauterkrankungen dafür verantwortlich sein könnten.
Zu den Erkrankungen, die unter Umständen ähnliche Symptome aufweisen, zählen vor allem Pilzinfektionen, Neurodermitis, bakterielle Infekte und Herpesinfektionen. Um diese Krankheiten auszuschließen, können Gewebeproben, Pilztests, Antikörpertests, Blutproben und Ausstriche notwendig sein. Sollten auch Ihre Gelenke betroffen sein, können mithilfe von bildgebenden Verfahren Veränderungen diagnostiziert werden, um über eine geeignete Therapie zu entscheiden. Die Behandlung richtet sich nach dem Schweregrad der Erkrankung. Diese muss der Arzt nach der Diagnose feststellen.
Schweregradeinteilung der Schuppenflechte aus ärztlicher Sicht
Die nachfolgende Schuppenflechte Behandlung richtet sich stark nach dem Schweregrad. Die Einschätzung des Schweregrads ermöglicht es auch, den Verlauf der Krankheit über Jahre hinweg, abhängig von Medikamenten und anderen Umständen, zu erfassen.
Ein erfahrener Arzt kann in kurzer Zeit einschätzen, ob es sich um leichte, mittlere oder schwere Psoriasis handelt. Er muss den Grad protokollieren und geht dabei nach folgenden Schemata vor:
DLQI: Dies ist der Dermatology Life Quality Index, ein Fragebogen, der einschätzt, wie stark Erkrankte in ihrer Lebensqualität beeinträchtigt sind. Es handelt sich um Fragen aus verschiedenen Bereichen des täglichen Lebens, die durch die Hauterkrankung beeinträchtigt werden können.
PASI: Der wichtigste Index zur Einschätzung der Schwere der Schuppenflechte. Es ist eine Abkürzung für Psoriasis Area and Severity Index, beinhaltet sowohl Stärke der Symptome als auch das flächendeckende Ausmaß der Erkrankung.
Leichte Schuppenflechte: Weniger als 10 % der Körperoberfläche betroffen, DLQI < 10. Dazu gehört:
- Starkes Jucken
- Starker Befall von mindestens zwei Fingernägeln
- Befall des Genital- oder Analbereichs
- Befall sichtbarer Hautbereiche wie Gesicht, Handrücken, Hände oder Unterschenkel
- Starker Befall des behaarten Kopfes
- Einzelherde, die trotz äußerlicher Therapie nicht abheilen.
Mittelschwere bis schwere Schuppenflechte: Dies liegt vor, wenn mehr als 10 % der Körperoberfläche betroffen sind und bei DLQI > 10. In solch schweren Fällen wird in der Regel eine sofortige Behandlung eingeleitet. Diese besteht meist aus einer Lichttherapie in Kombination mit oral eingenommenen Medikamenten.
Behandlung der Schuppenflechte
Wer behandelt Schuppenflechte?
Üblicherweise behandelt Sie derselbe Arzt, der die Schuppenflechte diagnostiziert hat. An dieser Stelle sei gesagt, dass Sie selbst über die Behandlung entscheiden können. Wenn Sie mit Ihrem Arzt nicht zufrieden sind, können Sie sich für einen anderen Arzt oder Mediziner mit ähnlicher Spezialisierung entscheiden. Viele Heilpraktiker, Orthomolekular-, Mitochondrial- oder funktionelle Mediziner und Hausärzte kennen sich mit Schuppenflechte ebenso aus und können Ihnen helfen. Die Entscheidung liegt bei Ihnen. Es kann gegebenenfalls ein paar Wochen bis Monate dauern, bis Sie den richtigen Arzt gefunden haben, der Ihnen optimal helfen kann. Obwohl die Suche langwierig sein kann, lohnt sie sich, da die richtige Behandlung in kurzer Zeit zu starken Besserungen führt.
Die übliche Schuppenflechte Behandlung wird in innere und äußere Behandlung unterteilt. Da Schuppenflechte als unheilbar und lebenslang gilt, konzentrieren sich die Behandlungen auf eine möglichst weite Unterdrückung der Symptome und eine Erhöhung der Lebensqualität für die Betroffenen. Dies ist bei der Behandlung das Ziel der Schulmedizin. Alternativmethoden versuchen, die Ursachen der Erkrankung zu bekämpfen und somit die Erkrankung nicht nur an den Symptomen zu behandeln.
Im Folgenden finden Sie die übliche Vorgehensweise und verschiedene Möglichkeiten zur Behandlung nach Maßstäben der Schulmedizin.
Äußerliche Behandlung bei Schuppenflechte

Solesalz
Üblicherweise wird das Tote Meer erst verschrieben, wenn andere Soletherapien nicht anschlagen. Eine Sole ist eine hochkonzentrierte Salzlösung, entweder in einem spezialisierten therapeutischen Schwimmbecken, oder in der heimischen Badewanne. Die hohe Salzkonzentration sorgt für eine Ablösung der Schuppen und für eine Beruhigung der Immunzellen in den oberen Hautschichten.
UVB Therapie
UVB-Strahlung bei 311 nm hat sich bei Betroffenen der Psoriasis bewährt52. Die UV-Therapie sorgt nicht nur für eine Loslösung der Schuppen, sondern ebenso für eine Bildung von Vitamin D und eine bessere Durchblutung der Haut.
PUVA
Dies ist eine Kombinationstherapie aus einem Medikament, das die Haut sensibler für UV-Strahlung macht, und einer UV-Therapie. Diese Methode kann deswegen als intensivierte UV-Therapie bezeichnet werden. Die hohe Strahlung hemmt das Wachstum der Hautzellen.
Diese sollte jedoch mit Vorsicht betrachtet werden, da durch die übermäßig intensive UVB-Strahlung langanhaltende Schäden an der Haut (wie auch Hautkrebs) auftreten können. Trotzdem gehört diese Methode zu den etabliertesten, da es zu einer starken Loslösung der Schuppen und zu einer Verminderung des übermäßigen Wachstums der Hautzellen kommt.
Totes Meer
Durch seine einzigartige Lage und Umgebung ist das Tote Meer ein beliebtes Ziel bei Betroffenen der Schuppenflechte. Die hohe Salzkonzentration, die intensive Sonneneinstrahlung und Infrarotstrahlung wirkt wie Soletherapie und Lichttherapie in einem15. Einige Krankenkassen bezahlen einen Aufenthalt am Toten Meer in Form einer Kur.
Kortisoncremes
Um die Entzündung zu reduzieren, den Juckreiz zu lindern und die Schuppenbildung zu reduzieren, sind Kortisoncremes ebenfalls verbreitet. Topisches Kortison (auf der Haut) ist nicht so bioverfügbar wie orales Kortison (in Tablettenform). Es ist jedoch eine günstige erste Hilfe und, da topisch verwendet, rezeptfrei in jeder Apotheke erhältlich.
Um in Akutsituationen die Beschwerden schnell zu reduzieren, hat sich Kortison bewährt. Allerdings ist eine Langzeitanwendung nicht empfehlenswert, da die Haut mit der Zeit immer dünner und infektionsanfälliger wird.
Kortison/Kortikoid-Wirkstoffe: Prednicarbat, Betamethason, Methylprednisolonaceponat, Mometason, Clobetasol, Kortison.
Urea-Creme
Urea lagert sich zwischen die oberen Hautschichten ein und bindet dort Flüssigkeit. Das rehydriert die trockene und gereizte Haut etwas.
Creme mit Vitamin-D3-Analoga
Chemisch verändertes Vitamin D3 (Analoga) ist eine beliebte Anwendungsform in Cremes bei Schuppenflechte. Diese Form lagert sich nur in obere Hautschichten ein, wird nur langsam abgebaut, reduziert die Entzündung in der Haut sowie das übermäßige Wachstum von Hautzellen.
Wirkstoffe: Calcipotriol, Tacalcitol
Lasertherapie
Diese Therapieform ist noch relativ neu, bündelt UVB-Strahlung nur auf betroffene Hautstellen. Es fehlen noch Langzeit-Studien und Erfahrungen zur Lasertherapie.
Steinkohleteer
Bis vor wenigen Jahren war es ebenfalls üblich, betroffene Hautstellen mit Steinkohleteer zu behandeln. Heute ist bekannt, dass dieser Teer krebserregende Substanzen enthält, daher wird von dieser Methode abgeraten.
Anthralin
Anthraline (Wirkstoff Cignolin) werden nahezu ausschließlich zur Behandlung der Schuppenflechte verwendet. Sie wirken über eine Abtötung der oberen Keratinozyten und sorgen für eine Loslösung und Entzündungshemmung in der Hornschicht. Bekannt ist eine sogenannte Kurzkontakt-Therapie, bei der höher konzentrierter Wirkstoff auf die befallene Haut aufgetragen und nach zehn bis 30 Minuten abgewaschen wird. Bei sensitiv reagierenden Betroffenen kann es zur Reizung der betroffenen Hautstellen kommen. Ebenso kommt es bei höherer Wirkstoffkonzentration zur bräunlichen Verfärbung der umgebenden Haut, Bettwäsche, Handtücher, Dusch- oder Badewanne. Das bekannteste Präparat ist Dithranol.
Retinoide
Abkömmlinge von Vitamin A werden ebenfalls gerne in Cremes verwendet. Sie lagern sich nur in obere Hautschichten ein und haben ähnliche Wirkungen wie Vitamin-D3-Analoga. Sie werden häufig mit steroidalen Cremes kombiniert. Das bekannteste Präparat ist Acitrein.
Vitamin-B12-Creme
Auch Vitamin B12 scheint auf der Haut wirkungsvoll gegen Schuppenflechte zu sein77. Der Wirkmechanismus liegt bei einer Linderung des oxidativen Stresses durch die chronische Hautentzündung. Sie sind in der Apotheke frei verkäuflich.
Innere Behandlung bei Schuppenflechte
Die innere Behandlung konzentriert sich auf die Unterdrückung des Immunsystems, Linderung von Entzündungen und eine Unterstützung der Haut von innen.

Ciclosporin
Das vielleicht etablierteste Medikament zur inneren Anwendung bei Schuppenflechte, besonders bei mittlerer bis schwerer Schuppenflechte. Klassisches Immunsuppressivum, unterdrückt Immunzellen.
Methotrexat
Methotrexat wird üblicherweise bei rheumatischen Erkrankungen wie rheumatoider Arthritis und Lupus Erythematodes angewandt. Auch bei Schuppenflechte hat es sich bewährt. Es ist ein Immunsuppressivum, hemmt Immunzellen beim Wachstum und somit den Nachschub für die überschießende Immunreaktionen in der Haut6,48. Längerfristig schädigt Methotrexat, besonders in höheren Dosierungen, die Leber. Sollten Sie Methotrexat trotzdem einnehmen müssen, so hat sich in einer Studie gezeigt, dass Curcumin die Schädigung der Leber zu reduzieren vermag42. Ziehen Sie deshalb in Betracht, es mit Curcumin zu kombinieren. Wägen Sie Risiko und Nutzen der Behandlung mit einem Immunsuppressivum immer gründlich ab, da Immunsuppressiva das Immunsystem unterdrücken und deshalb zahlreiche Nebenwirkungen haben können.
Retinoide
Vitamin-A-Abkömmlinge können auch zur innerlichen Anwendung verwendet werden. Sie normalisieren die bei der Schuppenflechte gestörte Erneuerung der Oberhautzellen. In Kombination mit einer PUVA-Therapie, auch als „Re-PUVA“ bezeichnet, ist eine deutliche Verbesserung der Wirksamkeit erreichbar. Frauen im gebärfähigen Alter sollten Retinoide nur anwenden, wenn während der Therapie und über die Therapie hinaus eine Schwangerschaft durch Verhütung ausgeschlossen werden kann. Andernfalls kann es zur Schädigung des ungeborenen Kindes kommen. Außerdem dürfen Betroffene, die Retinoide wie Acitretin einnehmen, kein Blut spenden, damit diese erhebliche Nebenwirkung nicht bei weiblichen Empfängern von Blutkonserven auftreten kann.
Fumarsäureester
Verschiedene Ester der Fumarsäure sind bei Schuppenflechte etabliert und haben im Vergleich zu anderen Medikamenten nur wenige Nebenwirkungen vorzuweisen54. Der wichtigste Wirkstoff ist Dimethylfumarat. Die Nebenwirkungen konzentrieren sich auf den Magen-Darm-Trakt, hier sollte der Arzt besonders aufmerksam sein. Weitere Nebenwirkungen sind aufsteigende Rötung des Gesichts und Kopfschmerzen. Es kommt zur erhöhten Eiweißausscheidung im Urin, daher sollten Sie auch die Nierengesundheit regelmäßig überprüfen lassen.
Biologika
Biologika sind komplexe Medikamente – therapeutische Proteine – die sehr spezifisch wirken und zu den Immunsuppressiva gehören. Bei mittelschwerer bis schwerer Schuppenflechte werden sie immer häufiger angewandt, Effizienz und Wirkungsstärke unterscheiden sich je nach Individuum. Die Anwendung kann bei einigen Präparaten sehr teuer sein (bis zu 1000 € pro Dosis), was für Krankenkassen eine erhebliche Belastung sein kann.
Biologika haben zum Ziel, Entzündungsmediatoren zu unterdrücken, damit diese in der Haut nicht wirken können. Das unterdrückt die Immunreaktion auf einer grundlegenden Ebene. Antikörper gehören zu den Immunsuppressiva, viele davon wirken zytostatisch (hemmen das Wachstum von Immunzellen).
Die folgenden Antikörper werden bei Schuppenflechte angewandt:
TNF-α-Antagonisten: Adalimumab, Certolizumab-Pegol, Etanercept, Golimumab, Infliximab46
IL12/23-Antagonisten: Ustekinumab
IL17-Antagonisten: Ixekizumab, Secukinumab28, Brudalumab
Prognose und Komorbiditäten bei Schuppenflechte
Es ist noch nicht eindeutig geklärt, ob die Komorbiditäten durch Psoriasis ausgelöst oder verstärkt werden. Dies ist je nach Individuum verschieden. Bekannt ist, dass bei Betroffenen der Schuppenflechte ein höheres Risiko für Herz-Kreislauf-Erkrankungen23-24 und somit auch eine geringere Lebenserwartung31 vorliegt.
Um Lebensqualität und Lebenserwartung nicht zu reduzieren, ist es ratsam, die Blutwerte für die Herzkreislauf-Gesundheit, den Zuckerstoffwechsel und den Fettstoffwechsel zu überwachen und zu reagieren, falls es zu Abweichungen kommt.
Bei Befall der Knochen und der Gelenke kann eine antientzündliche Therapie gegen Arthritis gestartet werden.
Patienten sollten im Hinterkopf behalten, dass diese Erkrankung sich nicht nur auf die Haut beschränkt. Es ist eine systemische Autoimmunerkrankung, die sich überwiegend auf der Haut bemerkbar macht. Aber ebenso wie die Haut chronisch entzündet ist, so unterliegt auch der Stoffwechsel einer chronisch-systemischen Entzündung, die mit Vorsicht betrachtet werden sollte. Kommt es zu Ungereimtheiten oder starken Symptomen einer systemischen Entzündung, häufigem Fieber oder anderen rheumatischen Symptomen, sollten Erkrankte und Ärzte reagieren.
Medikamente zur inneren Anwendung bei Psoriasis haben Nebenwirkungen, die beobachtet und protokolliert werden sollten. Der Arzt sollte im Abstand einiger Wochen Blutproben entnehmen und die Nebenwirkungen überwachen. Es gibt eine große Bandbreite an immer wirksameren Medikamenten bei Schuppenflechte (besonders Biologika). Falls eines nicht vertragen wird oder sich Nebenwirkungen bemerkbar machen (bis hin zu bleibenden Organschäden), sollte auf ein anderes Medikament ausgewichen werden.
Nach Auflistung der wichtigsten Kriterien zu Symptomen, Diagnose und Behandlung wollen wir uns nun der Frage nach der Ursache der Erkrankung widmen.
Ursachen der Schuppenflechte
Es sollte zwischen Ursachen, Auslösern und Risikofaktoren unterschieden werden. Klar definierte und erwiesene Ursachen für die Erkrankung gibt es drei. Es gibt eine ganze Reihe von Auslösern und Risikofaktoren, die die Krankheit verschlimmern – dies sind die Ursachen:
Genetik
Es besteht eine klare genetische Tendenz bei dieser Erkrankung, mehr noch als bei anderen Autoimmunerkrankungen. Dies ist gut an eineiigen Zwillingen zu erkennen: Ist ein Zwilling betroffen, so leidet der andere mit einer Wahrscheinlichkeit von 65 % bis 72 %71 ebenfalls unter der Krankheit. Das ist deutlich mehr als bei anderen Autoimmunerkrankungen wie Diabetes Typ 1 (30 %) und Hashimoto Thyreoiditis (25 %).
Die genetische Prädisposition beschreibt, wie schnell das Immunsystem Autoantikörper gegen die Hautzellen bildet und wie stark Entzündungsreaktionen auftreten. Die Genetik ist bisher am stärksten erforscht und erwiesen, tritt jedoch immer nur zusammen mit anderen Ursachen oder mindestens einem Risikofaktor auf. Die alleinige Erklärung, dass die Genetik die Erkrankung auslöst, ist nicht korrekt. Denn auch, wenn beide Elternteile betroffen sind, kommt es vor, dass Kinder befreit bleiben.
Infektionen
Es kommt überdurchschnittlich häufig und stark zu Infektionen der Haut und der Atemwege mit Staphylokokken und Streptokokken, ehe es zum Ausbruch der Schuppenflechte kommt. Die Infektionen begünstigen einen Prozess namens molekulare Mimikry, der ebenfalls bei Psoriasis gut erforscht wurde: Das Immunsystem bildet Antikörper gegen die Erreger, die auch an körpereigene Zellen, hier an Hautzellen, binden. Warum? Proteine auf der Oberfläche der genannten Bakterien ähneln Proteinen oder Enzymen der Keratinozyten.
Das würde heißen, dass nach erfolgreicher Bekämpfung der Infektion das Immunsystem immer noch von einer Infektion ausgeht oder Hautzellen für Krankheitserreger hält. So könnte daraus die Autoimmunerkrankung entstehen. Virale Infektionen wie Epstein-Barr-Virus8 sind ebenfalls mit dem Auftreten von Schuppenflechte in Verbindung gebracht worden.
Leaky Gut Syndrom
Leaky Gut Syndrom beschreibt eine erhöhte Durchlässigkeit in der Darmwand. Wie es dazu kommt und was Sie dagegen tun können, ist im Beitrag zum Thema ausführlich beschrieben. Psoriasis-Erkrankte scheinen besonders häufig vom Leaky Gut betroffen zu sein25,32.
Diese Ursachen werden bei nahezu jedem Betroffenen der Schuppenflechte beobachtet. Die nun folgenden Auslöser und Risikofaktoren können einen Krankheitsschub oder Ausbruch der Krankheit auslösen – oder die bestehende Krankheit verstärken.
Auslöser und Risikofaktoren von Schuppenflechte
Die folgenden Auslöser und Risikofaktoren begünstigen einen Ausbruch der Krankheit, einen neuerlichen Krankheitsschub und bestimmen ebenso die Schwere der Erkrankung:

- Medikamente: Eine Reihe von Medikamenten führt bei Schuppenflechte zu einer Verschlimmerung der Symptome: Betablocker, ACE-Hemmer, Lithium, Chloroquin oder Hydroxychloroquin, IFN-γ, Tetracyclin, NSAID (Aspirin, Ibuprofen), Folsäure. Diese sollten nach Möglichkeit nicht oder nur unter Rücksprache mit dem Arzt eingenommen werden, wenn Betroffene unter Schuppenflechte leiden.
- Tuberkulose: Eine Impfung oder neuerliche Infektion mit Tuberkulose14 wirkt sich negativ auf die Krankheit aus und verstärkt die Symptome.
- Kleidung: Reizende oder mit Reizstoffen belastete Kleidung, die zu eng anliegt, verstärkt die Symptome an betroffenen Hautstellen.
- Schweiß: Viele Erkrankte reagieren sensibel auf übermäßige Schweißproduktion, etwa beim Sport oder in der Sauna.
- Verletzung: Überdurchschnittlich viele Betroffene berichten von einer Verletzung (offene Wunde oder Schnitt) einer Hautstelle, die abheilt, und sich an dieser Stelle Schuppenflechte bildet. Bei Betroffenen können so künstlich neue Entzündungsherde gebildet werden.
- Stress: Der vielleicht wichtigste Faktor, der zur Verbesserung oder Verschlimmerung der Krankheit führt, ist Stress62. Chronischer Stress im Alltag, im Privatleben, auf der Arbeit.
- Allergene: Betroffene leiden unter Nahrungsmittelallergien, die identifiziert und ausgeschlossen werden sollten.
- Reizstoffe: Reizstoffe aus der direkten Umwelt wie Umweltgifte, Pollen und Kosmetikprodukte führen häufig zur Verschlimmerung der Krankheit.
- Rauchen: Rauchen begünstigt ebenfalls eine systemische Entzündung im Körper und verschlimmert die Krankheit stark.
- Alkohol: Alkohol belastet die Leber, was sich auf der Haut widerspiegelt26.
- Übergewicht: Übergewicht führt ebenfalls zu einer chronischen Entzündung im Körper, die sich auch auf der Haut manifestieren kann. Eine Beseitigung des Übergewichts und dieser Entzündung führt häufig zu einer Verbesserung der Hautsymptome.
- Hormonschwankungen: Schwankungen im Hormonhaushalt von Frauen wirken sich ebenfalls auf die Haut aus. Hormonschwankungen (Östrogendominanz, Progesteronmangel) sollten beobachtet werden30. Kontrazeptiva (künstliche Hormone zur Empfängnisverhütung) tragen dazu bei.
- Nährstoffmängel: Die Haut als ein großes Organ ist empfindlich, wenn sie unter Nährstoffmängeln leidet. Hautzellen benötigen gewisse Nährstoffe und Antioxidantien, um ihren Aufgaben nachgehen und Entzündungen entgegenwirken zu können. Die wichtigsten dieser Nährstoffe sind Vitamin A, Vitamin D, Vitamin E, Zink, Kollagen, Omega-3-Fettsäuren und Cystein.
- Hygiene: Auffällig ist, dass mit höherer Hygienisierung unseres Alltags die Betroffenenzahlen der Schuppenflechte einen großen Sprung gemacht haben. Die Hygiene-Hypothese versucht zu erklären, warum Autoimmunerkrankungen ab dem Kindesalter immer stärker zunehmen66,68.
Wichtig ist, dass bei der Entwicklung eines Babys und Kindes das Immunsystem mit Mikroorganismen in Kontakt kommt. Damit bildet der Körper gegen diese Mikroorganismen Antikörper und Gedächtniszellen. Leben Kinder in einem nahezu sterilen Umfeld, sind wenig zum Spielen in der Natur und überwiegend im Haus, dann kann sich das Immunsystem nur unzureichend ausbilden. Daher kommt es zu einer häufigen Überstimulation des Immunsystems, was in einer Autoimmunerkrankung enden kann.
Diese Risikofaktoren versuchen zu erklären, warum die Schuppenflechte immer stärker zunimmt und was die Krankheit begünstigt. Zwei bis 2,5 Millionen Menschen in Deutschland sind betroffen, Tendenz steigend. Auffällig ist besonders, dass Naturvölker kaum von Schuppenflechte betroffen sind, während das west- und nordeuropäische Bevölkerungen in immer stärkerem Ausmaße sind. In Skandinavien beträgt das Ausmaß mittlerweile 4 % der Bevölkerung.
Im Folgenden besprechen wir nun, was Sie aktiv tun können, um der Krankheit entgegenzuwirken. Damit Sie die Ursachen und Risikofaktoren minimieren können und Ihrem Körper neben der Schuppenflechte Behandlung Möglichkeiten geben, sich zu regenerieren, Entzündungen zu lindern und das Immunsystem zu beruhigen.
Was hilft gegen Schuppenflechte?
Neben der schulmedizinischen Behandlung gibt es noch andere Ansätze, die der Krankheit begegnen sollen. Während die Schulmedizin vor allem versucht, die Symptome zu unterdrücken, gibt es noch eine Vielzahl anderer Ansätze.
Diese versuchen häufig, die Ursachen für die Entstehung der Erkrankung zu beseitigen. Dadurch können häufig nachhaltige gesundheitliche Verbesserungen erzielt werden, die zudem den ganzen Körper betreffen können. Diese werden im Folgenden ausführlich diskutiert.
Bei Autoimmunerkrankungen ist bekannt, dass die Genetik nicht die alleinige Rolle bei der Entwicklung und beim Fortschreiten der Krankheit spielt. Neben der schulmedizinischen Therapie ist es ratsam, Faktoren der Lebensführung, die zur Krankheit beitragen oder ihnen entgegenwirken können, zu identifizieren und zu überdenken.
Zwar gilt Schuppenflechte als unheilbar, jedoch müssen die Symptome nicht ein Leben lang bestehen. Den überwiegenden Teil haben Sie selbst in der Hand. Durch gesunde Ernährung50, Lebensführung und weitere Faktoren können Sie die Krankheit stärker beeinflussen, als Sie denken.
Ernährung bei Schuppenflechte und Nährstoffe
Beginnen wir mit der Ernährung. Über die Ernährung haben Sie die Kontrolle, welche Reizstoffe oder Nährstoffe in Ihren Körper gelangen – und welche nicht. Bei vielen Autoimmunerkrankten, auch bei Betroffenen der Schuppenflechte, wurden Störungen im Stoffwechsel der Leber27,60 und des Darms10,56 beobachtet. Diese Störungen tragen zu chronischen Entzündungen und somit zur Erkrankung bei.


In der Alternativmedizin und Naturheilkunde wird die Haut als Spiegel der Gesundheit betrachtet. Störungen in der Haut bedeuten immer auch eine Störung im gesamten Stoffwechsel. Das deckt sich mit der Erkenntnis, dass Schuppenflechte (Psoriasis) eine systemische Autoimmunerkrankung ist, bei der Entzündungen überall im Körper vorliegen.
Es ist empfehlenswert, dem Körper mit der richtigen Ernährung auch die richtigen Nährstoffe und Nahrungsmittel zu bieten. So kann dieser gegen die Krankheit vorgehen und Entzündungen lindern. Damit lindern Sie nicht nur die Hautsymptome und die systemische Entzündung im Körper, sondern auch das Risiko für Folgeerkrankungen und eine reduzierte Lebenserwartung31.
Eine empfehlenswerte Ernährungsform bei Schuppenflechte
Die nun folgenden Ernährungsratschläge bei Schuppenflechte laufen alle auf eine bestimmte Ernährungsform hinaus. Diese Ernährungsform hat sich bei vielen Autoimmunerkrankungen bewährt, insbesondere bei Betroffenen der Schuppenflechte. Denn diese Ernährungsform verbindet ein breites Spektrum an Nährstoffen und vermeidet Reizstoffe, die die Krankheit verschlimmern können.
Diese Ernährungsform ist das Paleo-Autoimmunprotokoll. Ausführliche Informationen über diese Ernährungsweise entnehmen Sie bitte dem hinterlegten Beitrag. Das Paleo-Autoimmunprotokoll in Kürze:
Es handelt sich um eine speziell angepasste Form der Paleo-Ernährung (Steinzeiternährung) für Autoimmunerkrankte. Nahrungsmittel, die Entzündungen im Körper begünstigen sowie Ungleichgewichte im Immunsystem, werden gemieden. Gleichzeitig wird der Fokus auf natürliche, unverarbeitete und nährstoffreiche Lebensmittel gesetzt, die der menschliche Körper seit Jahrmillionen kennt, die ihm nicht schaden oder ihn reizen. So soll überschießenden Entzündungen und Autoimmunreaktionen im Körper Einhalt geboten werden.
Bei vielen Autoimmunerkrankungen hat sich diese Ernährungsform bewährt, sie ist auch bei der Schuppenflechte empfehlenswert.
Empfehlenswerte Nahrungsmittel bei Schuppenflechte
Die nun folgenden Nahrungsmittel haben sich bei Schuppenflechte bewährt. Sie weisen bestimmte Nährstoffzusammensetzungen auf, die sich vorteilhaft auf die Erkrankung auswirken. Diese Nahrungsmittel gleichen Nährstoffmängel aus, wirken stark entzündungslindernd, und können somit reichlich konsumiert werden:
- Grünes Gemüse
- Fisch und Meeresfrüchte38-41
- Kombucha
- Fermentiertes Gemüse
- Knochenbrühe
- Süßholztee70
- Grüntee73
- Beeren18,43
- Zitrusfrüchte18,43
- Kräuter
Es sind nicht viele Nahrungsmittel bekannt, die sich erwiesenermaßen positiv bei Schuppenflechte auswirken. Diejenigen, die jedoch positive Wirkungen entfalten, haben wir Ihnen hier aufgelistet. Sie sind Teil des Paleo-Autoimmunprotokolls und können reichlich konsumiert werden.
Nicht empfehlenswerte Nahrungsmittel bei Schuppenflechte
Die folgenden Nahrungsmittel haben sich bei der Schuppenflechte als unvorteilhaft erwiesen. Viele Erkrankte berichten von einer starken Besserung der Symptome, wenn sie diese Nahrungsmittel meiden:
- Kaffee
- Zucker
- Glutenhaltiges Getreide12 (Glutenfreie Ernährung)
- Milchprodukte
- Nachtschattengewächse (Kartoffeln, Chili, Paprika, Aubergine, Ashwaghanda)
- Hülsenfrüchte (Bohnen, Linsen, Erbsen, Erdnüsse)
- Unreifes Obst (Obst saisonal und regional genießen ist die empfehlenswerteste Lösung)
- Antibiotika (Kein Nahrungsmittel, sondern ein Medikament. Sollte nur angewandt werden, wenn unbedingt notwendig.)72
Dies sind die wichtigsten Nahrungsmittel, die Sie bei Schuppenflechte meiden oder reichlich konsumieren sollten. Hier treffen Ergebnisse aus wissenschaftlichen Studien und Erfahrungsberichten zusammen, was Ihre Chance erhöht, die Symptome stark zu reduzieren oder sogar in Remission zu bringen.
Anschließend würden wir Ihnen gerne ein paar Nährstoffe separat nennen, die sich bei Schuppenflechte bewährt haben.
Nahrungsergänzungsmittel bei Schuppenflechte
Diese Nahrungsergänzungsmittel ergänzen eine gesunde Ernährung49 und haben sich bei chronisch-entzündlichen Hauterkrankungen, systemischen Autoimmunerkrankungen und Schuppenflechte bewährt:
- Omega-3-Fettsäuren: Lindern Entzündungen im Körper, befeuchten die Haut, lindern Entzündungen im Darm, verbessern den Zucker- und Fettstoffwechsel. Sehr wirkungsvoll in wissenschaftlichen Studien. Aus Studienergebnissen empfohlene Tagesdosis: 3 Gramm Omega-3-Fettsäuren (entspricht 10 Gramm Fischöl oder 100 Gramm Lachs).38-41
- Curcumin: Farbstoff aus der Kurkuma-Knolle, wirkt stark Entzündungen im Körper und auf der Haut entgegen. Starke Ergebnisse in wissenschaftlichen Studien. Kann als Teil von Cremes, aber auch oral genommen werden. Übliche Tagesdosis: 1 Gramm (entspricht 2 Kapseln). 7,21,51
- Süßholzextrakt: Reguliert das Immunsystem, Entzündungen im Körper und auf der Haut. Kann in Cremes, aber auch oral verwendet werden. Aus Studienergebnissen empfohlene Tagesdosis: 1 Gramm.70
- Grüntee-Extrakt: Ähnliche Wirkung wie Curcumin und Süßholzextrakt, wirkt stark Entzündungen entgegen. Übliche Tagesdosis: 1 Gramm (entspricht 2 Kapseln).73
- Vitamin D3: Betroffene der Schuppenflechte haben meist einen Vitamin-D-Mangel, der im Blut festgestellt werden kann. Die Anzeichen verbessern sich häufig stark, wenn dieser Mangel beseitigt wird34-37. Ein Blutwert von 50 bis 70 ng/ml gilt laut Studien als guter Richtwert. Mehr Informationen zu Vitamin D bei Autoimmunerkrankungen finden Sie im Artikel zum Thema. Dort wird auch beschrieben, mit welcher Vitamin-D3-Menge Sie den empfohlenen Blutwert erreichen können.
- Vitamin B12: Betroffene der Schuppenflechte haben häufig einen Vitamin-B12-Mangel. Auch hier können sich die Symptome verbessern, wenn sich der Spiegel erhöht64. Idealerweise konsumieren Sie Vitamin B12 in Form eines Nahrungsmittels wie Rinderleber (einmal wöchentlich) oder in Form eines bioaktiven Vitamin B-Komplexes.
- Probiotika: Im Darm und in der Leber entscheidet sich vieles im Stoffwechsel und im Immunsystem. Betroffene der Schuppenflechte weisen im Vergleich zu Gesunden häufig eine dysbalancierte Darmflora auf66,68, Probiotika können hier nachhelfen. Ein gutes Breitband-Probiotikum mit mindestens 10 Milliarden aktiven Bakterien pro Dosis ist empfehlenswert.
- CBD-Öl: In ersten Studien konnte dieses Öl (Cannabidiol) effektiv Entzündungen senken69. Es ist noch nicht klar, in welcher Dosierung und ob dermal oder oral die bessere Applikationsform ist. Aber CBD-Öl scheint effektiv zu sein.
- Astaxanthin: Dies ist eines der stärksten Antioxidantien in der Natur, das bevorzugt in die Haut eingelagert wird76. Wissenschaftliche Studien zu Psoriasis gibt es noch keine, jedoch ist es potenziell sehr wirkungsvoll, um Entzündungen und überschießenden Immunreaktionen der Haut entgegenzuwirken. 12 Milligramm ist eine verbreitete Tagesdosis.
Diese Nährstoffe konnten in Studien und in der Erfahrung gute Wirkungen erzielen und können auch für Sie hilfreich sein.
Die Dosierempfehlungen stammen zum größten Teil aus wissenschaftlichen Studien oder Erfahrungsberichten. Bitte sprechen Sie die genauen Dosierungen mit Ihrem betreuenden Arzt oder Therapeuten ab. Vor- und Begleiterkrankungen, sowie die Einnahme bestimmter Medikamente oder Supplemente können die individuell geeignete Dosierung beeinflussen. Nahrungsergänzungsmittel können Ihre Gesundheit stark positiv beeinflussen, bergen aber ebenfalls Risiken bei Fehldosierungen.
Um Reizstoffe zu meiden, sind außerdem die richtigen Kosmetikprodukte und Hausmittel wichtig. Um diese soll es im Folgenden gehen.
Schuppenflechte – Hausmittel und Kräuter
In Volksmedizin und Naturheilkunde gibt es immer auch alternative Hausmittel und Kräuter. Diese werden bei diversen chronischen Erkrankungen und besonders bei Hauterkrankungen angewandt:

- Kamillentee: Sowohl von innen heraus (getrunken) als auch äußerlich, als Umschlag auf die gereizten und entzündeten Stellen, hat sich Kamillentee bewährt. Auf Basis von Kamillenpulver lässt sich auch eine gute Paste herstellen.
- Heilerde: Um die Schuppen zu lösen und die Haut nicht zu reizen, ist Heilerde eine gute Option. Dazu die Heilerde auf die noch nasse Haut auftragen und etwa zehn Minuten einziehen lassen. Wenn Sie damit größere Flächen des Körpers behandeln möchten, führen Sie dies am besten in der trockenen Badewanne durch, kurz einwirken lassen und danach mit warmem Wasser abspülen.
- Sonne: Sie ist sowohl Behandlung als auch Alternativbehandlung und Hausmittel in einem. Die Sonne hat durch Vitamin-D-Bildung und UV-Strahlung heilende Kräfte und lässt sich bei vielen chronisch-entzündlichen Erkrankungen und Hauterkrankungen anwenden. Versuchen Sie, viel Zeit in der Sonne zu verbringen. Mehr Informationen über die heilende Wirkung der Sonne finden Sie hier: So wichtig ist Sonnenlicht.
- Kräuter: Integrieren Sie viele verschiedene Kräuter und Wildkräuter in Ihren Ernährungsalltag. Im Beitrag zum Thema Kräuter finden Sie Informationen zu Kräutern, die Sie alltäglich konsumieren können. Aus der Kräuterkunde sind Kräuter bekannt, die sich bei Schuppenflechte (Psoriasis) bewährt haben und aus denen Sie Pasten, Cremes, Umschläge oder Tees herstellen können.
Die folgenden Kräuter sind aus dem Buch „Heilkräuter aus dem Garten Gottes“ von Maria Treben überliefert und fanden bereits bei Hildegard von Bingen Anwendung:
[su_service title=“Mischtee bei Schuppenflechte“ icon=“icon: envira“]50 Gramm Brennnessel, 30 Gramm Ehrenpreis, 10 Gramm Eichenrinde, 20 Gramm Erdrauch, 30 Gramm Ringelblume, 20 Gramm Schafgarbe, 30 Gramm Schöllkraut, 20 Gramm Walnussschale, 30 Gramm Weidenrinde und 40 Gramm Wiesengeißbart. Ein halber Teelöffel pro Tasse, mit heißem Wasser aufbrühen, eine halbe Minute ziehen lassen, schluckweise über den Tag verteilt 6 bis 8 Tassen Tee trinken.[/su_service]
Sofern möglich, sollten Sie frische Kräuter den getrockneten vorziehen, da deren Heilkräfte größer sind.
Weitere Kräuter, die sich bei Psoriasis und chronisch-entzündlichen Hauterkrankungen bewährt haben:
- Ballonrebenkraut
- Eichenrindenextrakt
- Kamillenblüten
- Zinnkraut
- Schwarzer Tee
- Aloe Vera Gel
- Stiefmütterchenkraut
- Süßholz-Extrakt
Testen Sie diese Kräuter einzeln oder in Kombination. Sie alle haben bereits gewirkt, jedoch ist es individuell, welches Kraut wie gut wirkt. Hier müssen Sie einfach ausprobieren!
Von den Hausmitteln gehen wir nun über zu Kosmetika. Besonders Shampoos und Cremes sind wichtig!
Shampoo und Creme bei Schuppenflechte
Ähnlich wie bei Neurodermitis reagieren auch Betroffene der Schuppenflechte sensibel auf bestimmte Inhaltsstoffe in herkömmlichen Kosmetikprodukten. Besonders SLS (Sodium Laureth Sulfat) in üblichen Seifen und Shampoo-Produkten ist ein Kandidat, auf den Betroffene sensibel oder allergisch reagieren.
Es gibt gute Naturkosmetik-Marken, die sich mit der Problematik chronisch-entzündlicher Hauterkrankungen beschäftigen. Einen Versuch ist es immer wert, die Kosmetika, mit denen Ihre Haut täglich in Kontakt kommt zu überdenken und mit Naturkosmetik zu ersetzen. Zum Beispiel Shampoo, Seife, Spülmittel, Creme, Make-up, Deo.
Wenn Sie nicht direkt den Sprung zur Naturkosmetik wagen wollen, achten Sie darauf, dass in den Kosmetikprodukten keine Duft- und Konservierungsstoffe enthalten sind. Je natürlicher, desto besser, sollte die Devise sein. Kernseife und Olivenölseife ohne Zusätze ist beispielsweise ein gutes Ausgangsprodukt für jegliche Körperhygiene.
Creme zur Pflege der Haut:
Es gibt viele Cremes zur Pflege der Haut bei chronisch-entzündlichen Erkrankungen wie Schuppenflechte und Neurodermitis, die ihre Berechtigung haben. Besonders urea-haltige Cremes feuchten die Haut wieder an, lösen Schuppen und lindern die Entzündung.
In der Apotheke, im Reformhaus, bei Ihrem Hautarzt oder einem alternativen Behandler sowie in Betroffenengruppen können Sie zahlreiche Empfehlungen für verschiedene Cremes und Salben bekommen. Nutzen Sie dafür gerne auch unser Schuppenflechte-Forum.
Beachten Sie bitte folgendes: Cremes und Salben spielen eine wichtige Rolle bei der Linderung der Beschwerden von außen, aber bei Schuppenflechte handelt es sich bei um eine systemische Autoimmunerkrankung. Allein durch Cremes können Sie diese leider nicht ursächlich behandeln.
Die folgende Creme lässt sich als natürliche Alternative selber zusammenstellen. Sie ist aufgrund der entzündungslindernden und nachhaltigen Inhaltsstoffe eine natürliche Alternative, die bei vielen Betroffenen gute Erfolge verzeichnen konnte:
[su_service title=“Creme bei Schuppenflechte“ icon=“icon: envira“]Mischen Sie auf 100 Milliliter Kokosöl insgesamt zehn Kapseln (beliebig zusammenstellbar): Curcumin, Süßholz-Extrakt, Grüntee-Extrakt und fünf Kapseln Vitamin-B-Komplex hochdosiert. Dazu 5 Milliliter Vitamin-E-Öl und 5-10 Tropfen ätherisches Teebaum-Öl.(78)[/su_service]
- Schmelzen Sie das Kokosöl, leeren Sie den Inhalt der Kapseln und das Öl hinein, mischen es, füllen es ab, lassen es aushärten und geben es auf betroffene Hautstellen.
- Die Kapseln sollten aus Gelatine oder Agar-Agar sein, sodass Sie sie aufbrechen und das Extrakt umfüllen können. Das klingt zu Beginn etwas ungewöhnlich, ist jedoch effektiv.
- Die 10 Kapseln können Sie beliebig zusammenstellen und ausprobieren, Curcumin7,21 ist immer eine gute Ausgangsbasis. In Studien habe sich auch Süßholz-Extrakt70 und Grüntee-Extrakt73 in dieser Dosierung als nützlich und effektiv erwiesen.
Im Folgenden wollen wir noch auf die Lebensführung bei Schuppenflechte eingehen und wie Sie der Krankheit im Alltag entgegenwirken können.
Lebensführung bei Schuppenflechte
Nicht nur durch Cremes oder die Ernährung können Sie Ihre Krankheit beeinflussen. Auch den Rest des Tages, im Alltag, können Sie ihr entgegenwirken. Die Lebensführung hat einen bedeutenden Einfluss, den Sie nicht unterschätzen sollten:

- Sonne: Versuchen Sie, jeden Tag Zeit in der Sonne zu verbringen. Wenn möglich, mit vielen betroffenen Hautstellen in der Sonne und ohne Sonnencreme. Finden Sie hier das richtige Gleichgewicht zwischen genug Zeit in der Sonne und der Vermeidung von Sonnenbrand. Mehr Informationen über Sonne und Vitamin D finden Sie in den Beiträgen zu den Themen.
- Natur: Natur hat ebenso wie die Sonne heilende Kräfte und das auf viele verschiedene Weisen. Die Farbe Grün wirkt wie eine Lichttherapie, die vielen Mikroorganismen sind gut für das Immunsystem, Stress reduziert sich und vieles mehr. Verbringen Sie gelegentlich Freizeit in der Natur.
- Stress: Kaum ein Punkt steht so sehr mit der Schwere der Erkrankung in Verbindung wie Stress. Stress abbauen sollte eines Ihrer ersten Ziele sein, um der Krankheit entgegenzuwirken. Das und gesunde Stressbewältigung ist kein leichter Schritt, aber ein notwendiger, wenn Sie längerfristig etwas an der Schwere der Krankheit ändern wollen.
- Schlaf: Gesunder Schlaf ist nicht nur wichtig für den Stressabbau, sondern auch für die innere Uhr und das Immunsystem. Achten Sie daher auf gesunden und ausreichenden Schlaf.
- Alkohol meiden: Betroffene der Schuppenflechte scheinen sensibel auf Alkohol zu reagieren, noch sensibler als gesunde. In Darm und Leber hinterlässt er Schäden, der sich bis auf die Haut auswirken kann. Eine Reduktion und ein Überdenken des Alkoholkonsums scheint angebracht. Eine Reduktion oder ein Komplettverzicht kann daher positive Effekte auf die Erkrankung haben, wie eine Regenerierung von Darm und Leber.
- Rauchen: Ebenso wie Alkohol und Stress ist Rauchen einer der maßgeblichen Faktoren, der die Schwere der Krankheit beeinflusst. So zeigen Studien, dass die Psoriasis bei Rauchern im Durchschnitt schwerer ausgeprägt ist. Das Risiko eine Psoriasis zu entwickeln, verdreifacht sich, wenn Sie rauchen. Es kann sich deshalb positiv auf die Anzeichen der Krankheit auswirken, wenn Sie den Zigarettenkonsum reduzieren oder ganz mit dem Rauchen aufhören.
- Natürliche Ernährung: Im Kapitel über Ernährung wurden die positiven Effekte, die eine Ernährungsumstellung mit sich bringen kann bereits angesprochen. Über eine naturbelassene und gesunde Ernährung mit unverarbeiteten Nahrungsmitteln können Sie Ihrem Körper die Baustoffe zuführen, die er benötigt und können so Entzündungen reduzieren.
- Naturkosmetik: Testen Sie, ob Sie Ihre täglich verwendete Körperpflege- und Kosmetikprodukte gut vertragen und reagieren Sie, falls nicht. Naturkosmetik ist auf lange Sicht für viele Betroffene sicherlich eine gute Option, um die Hautverträglichkeit zu steigern und trotzdem für ein hohes Wohlbefinden und Lebensqualität zu sorgen.
- Schonende Kleidung: Verwenden Sie Kleidung aus Baumwolle und ziehen Sie sie synthetischer oder Wollwäsche vor. Dies vertragen Betroffene meist am besten.
- Schützer: Wenn Sie arbeitsbedingt viel Ihre Ellbogen und Knie beanspruchen und diese Stellen von der Schuppenflechte betroffen sind, sind Schützer eine gute Lösung für Sie. Sie können die Schützer auch innen mit einer Creme oder einem Umschlag auskleiden.
- Psychotherapie: Da Schuppenflechte zu sozialer Stigmatisierung führen kann, kann die emotionale Belastung starke Auswirkungen auf die Psyche haben. Andererseits können psychische Probleme aber auch die Symptome der Schuppenflechte hervorrufen oder verschlechtern. Deshalb kann eine Psychotherapie hilfreich sein, um zu lernen, besser mit der Erkrankung umzugehen oder sogar, um durch eine psychische Entlastung die Anzeichen der Erkrankung zu reduzieren.
- Übergewicht reduzieren: Übergewicht ist eine wichtige Quelle für Entzündungen im Körper und verschlimmert die Schuppenflechte. Studien und Erfahrungen konnten wiederholt zeigen, dass eine Reduktion des Körpergewichts zusammen mit den anderen hier genannten Faktoren zu einer deutlichen Besserung führt.
Mit diesen Maßnahmen im Alltag und in der Lebensführung unterstützen Sie ihren Körper und helfen Ihm, sich von der Krankheit zu erholen.
Im Folgenden möchten wir noch auf alternative Behandlungsmethoden eingehen, da diese bei chronisch-entzündlichen Hauterkrankungen besonders häufig nachgefragt werden.
Alternativbehandlung bei Schuppenflechte
Studien zufolge haben 62 % aller Betroffenen der Schuppenflechte schon einmal Alternativmethoden durchgeführt10,33. Die Gründe sind weniger Toxine und weniger Nebenwirkungen der Methoden. Auch die Enttäuschung über das häufig immergleiche Vorgehen der Schulmedizin spielt eine Rolle. Einer saudi-arabischen Studie zufolge bekunden Dermatologen deutliches Interesse an Alternativmethoden74. Sie betonen aber auch, dass Ihnen die Zeit oder die Fortbildungsmöglichkeiten fehlen, sich über diese alternativen Methoden zu informieren.
Die häufigsten sechs Alternativmethoden bei Schuppenflechte möchten Ihnen im Folgenden vorstellen:
Psyche
Dass Psyche und Körper unmittelbar miteinander verbunden sind, hat sich in den letzten Jahren immer mehr gefestigt. Stress und psychoemotionale Probleme der Patienten wirken sich auf die Gesundheit und das Hautbild aus. Bei einer ursächlichen Behandlung der Schuppenflechte ist die Psychotherapie eine gute Ergänzung und hat schon vielen Betroffenen geholfen.
Gesunde Lebensführung
Viele Dermatologen bestreiten den Zusammenhang von Ernährung und Schuppenflechte. Wissenschaftliche Studien haben aber wieder und wieder gezeigt, dass Ernährung, Hautgesundheit und das Immunsystem unweigerlich miteinander in Verbindung stehen. Das beginnt damit, dass die Ernährung Nährstoffmängel ausgleichen kann. Sie entscheidet über einen gesunden Darm und eine gesunde Leber, über ein aktives oder inaktives Immunsystem, über Entzündungen und mehr.
Kräuter
Kräuter sind die Medizin von Mutter Natur. Egal, ob es sich um Naturheilkunde, Hildegard von Bingen, traditionelle chinesische Medizin oder Ayurveda handelt – in altbewährten naturheilkundlichen Verfahren spielen Kräuter stets eine Rolle. Sie sind potenziell sehr wirkungsvoll bei gleichzeitig geringer Toxizität und Nebenwirkungen. Kräutertherapie zur innerlichen und äußerlichen Anwendung sollte stets Beachtung finden und kann eine Behandlung gut ergänzen.
Akupunktur
Hier scheiden sich die Geister und auch wissenschaftliche Studien kommen zu zwiegespaltenen Ergebnissen. Studien, die eine deutliche positive Wirkung zeigen, sind inkonsistent und leider oft schlecht durchgeführt. In dem Sinne können wir keine klare Empfehlung für die Akupunktur auf Grundlage wissenschaftlicher Studien aussprechen44-45. Das bedeutet nicht, dass sie nicht empfehlenswert oder effektiv ist.
Homöopathie
Bei vielen Betroffenen ist die Homöopathie eine beliebte alternative Behandlungsmethode und viele Betroffene berichten von positiven Ergebnissen. Wissenschaftliche Studien konnten eine Wirkung, die über Placebo hinausgeht, bisher allerdings nicht nachweisen58-59.
Interferentielle Stromtherapie
Hierbei wird auf der Haut des Patienten ein leichter Wechselstrom angelegt. In einer älteren Studie konnte dies zu einer starken Besserung bei Betroffenen führen73. Moderne Studien fehlen noch zu dem Thema und es bleibt spannend abzuwarten, wie sich Stromtherapie bei der Behandlung der Schuppenflechte bewährt.
Nun fassen wir noch einmal die wichtigsten Eckpunkte zusammen und geben Ihnen eine kleine Anleitung, mit der Sie sofort starten können.
Die wichtigsten Punkte über Schuppenflechte zusammengefasst – eine Anleitung
- Setzen Sie schulmedizinische Präparate nicht ohne Absprache mit Ihrem Arzt ab. Die hier aufgeführten alternativen Behandlungsmöglichkeiten können Sie ergänzend zur schulmedizinischen Therapie beginnen. Sie haben dann die Möglichkeit Ihre Medikamente bei Befolgen der Empfehlungen nach und nach zu reduzieren oder abzusetzen. Dies sollte in Absprache mit Ihrem betreuenden Arzt erfolgen, da einige Medikamente (Kortisonpräparate) ausgeschlichen werden müssen, um keine negativen Folgen zu befördern.
- Ziehen Sie eine Ernährungsumstellung in Erwägung. Ernährung ist die Grundlage für alle Prozesse in unserem Körper und beeinflusst damit unsere Gesundheit besonders stark. Zahlreiche positive Erfahrungsberichte von anderen Betroffenen zeigen, wie sehr wir unsere Gesundheit selber beeinflussen können.
- Leber und Darm sind zwei unserer wichtigsten Entgiftungsorgane. Zeigt die Haut Probleme, so ist dies häufig ein Spiegel dessen, was in unseren Organen vor sich geht. Eine Leber- und Darmsanierung hat bereits vielen Betroffenen weiterhelfen können. Eine Anleitung dazu finden Sie hier: Leber entgiften.
- Bedenken Sie in Absprache mit Ihrem Therapeuten eine Ergänzung mit Nahrungsergänzungsmitteln, die Entzündungen im Körper senken, Darm und Leber regenerieren und das Immunsystem beruhigen. Omega-3-Fettsäuren, Curcumin, Grünteeextrakt, Süßholzextrakt, Vitamin D3, Vitamin B und Probiotika haben sich besonders bewährt.
- Testen Sie stets, auf welche Nahrungsmittel Ihre Krankheit mit Verschlimmerung oder Verbesserung reagiert. Anfangs kann dies unmöglich erscheinen, da die Erkrankung selbst Ausdruck einer unpassenden Ernährung sein kann. Der Körper zeigt dies jedoch häufig so wirr an, dass keine Verbindung zu Nahrungsmitteln hergestellt werden kann. In diesen Fällen sind Eliminationsdiäten wie das Autoimmunprotokoll empfehlenswert. Das Immunsystem kann so zur Ruhe kommen und bei Wiedereinführung von Lebensmitteln werden die Reaktionen auf einzelne Nahrungsmittel meist deutlich eindeutig.
- Hausmittel und Kräuter sind eine ideale Ergänzung der Ernährung und Therapie. Sie helfen Ihrem Körper zusätzlich.
- Beobachten Sie, wie stark Ihr Körper auf alltägliche Kosmetikprodukte reagiert. Reduzieren Sie Produkte, die Sie mit einer Verschlimmerung assoziieren. Längerfristig ist Naturkosmetik eine gute Option, die die Haut deutlich mehr schont und langanhaltend pflegt.
- Eine gesunde Lebensführung mit viel Zeit in der Sonne, in der Natur, mit Stressreduktion, gesundem Schlaf, Vermeidung von Alkohol und Rauchen sowie schonende Baumwollkleidung unterstützt Ihren Körper.
- Fragen Sie Ihren Hautarzt nach alternativen Behandlungsmethoden, die er oder sie empfehlen kann.
Fazit – Schuppenflechte ist verbreiteter als viele Menschen denken
Schuppenflechte ist eine systemische Autoimmunerkrankung, die besonders an den Hautsymptomen erkennbar ist. Es kommt zu einer Infiltration der oberen Hautschichten durch Immunzellen. Auf verschiedenen Wegen führt diese zu Hyperproliferation (Wachstum) der Hautzellen und somit zu Entzündungen und Schuppenbildung.
Auch wenn Sie nur die Zeichen auf der Haut sehen können, spielt sich Ähnliches im gesamten Körper ab: Entzündungen und Autoimmunreaktionen. Es gibt verschiedene Formen der Schuppenflechte, die unterschiedliche Symptome an verschiedensten Stellen im Körper hervorrufen können. Auch die Ausprägung der Erkrankung variiert stark.
Bei der Diagnose sollte ausgeschlossen werden, dass es sich um eine andere Hauterkrankung handeln könnte. Neurodermitis, Urtikaria und Infekte sollten durch verschiedene Methoden ausgeschlossen werden. Die Behandlung erfolgt innerlich oder äußerlich mit medikamentöser oder nicht-medikamentöser Behandlung. Neben einer Behandlung mit Biologika, Immunsuppressiva und Zytostatika haben sich diverse Cremes zur äußerlichen Behandlung bewährt, die sich auf Entzündungslinderung und Beruhigung der Haut konzentrieren.
Einige Medikamente verschlimmern die Krankheit deutlich. Bestätigte Ursachen der Erkrankung sind bis heute die Genetik, Infektionen der Haut und das Leaky Gut Syndrom. So kommt es zu einer massiven Entzündung der oberen Hautschichten und einer systemischen Entzündung im Körper.
Eine gesunde Ernährung und Lebensführung gibt dem Körper eine gute Grundlage. Damit helfen Sie ergänzend zur schulmedizinischen Behandlung Ihrem Körper, die Entzündung zu lindern und Ihre Lebensqualität deutlich zu steigern.
Es lohnt sich immer, über den Tellerrand hinauszublicken und Ernährungsweisen, Nahrungsergänzungsmittel, Hausmittel, Naturkosmetik und Faktoren der Lebensführung mit zu berücksichtigen. Viele Dermatologen bestreiten, dass Ernährung und Lebensführung mit der Krankheit zusammenhängen, wissenschaftliche Studien zeigen jedoch eindeutig das Gegenteil.
Seien Sie offen und motiviert, geben Sie sich nicht damit zufrieden, lebenslang mit schweren Symptomen leben zu müssen. Ein Großteil der Erkrankung und die Schwere der Symptome haben Sie mit allen in diesem Beitrag genannten Faktoren selbst in der Hand. Sie können zusammen mit einem guten Arzt oder Therapeuten Ihren Körper wieder auf die richtige Bahn bringen.
Wie sind Ihre Erfahrungen mit Schuppenflechte (Psoriasis)? Was hat Ihnen bereits geholfen, was eher weniger? Wir freuen uns über Ihren Kommentar!
[su_spoiler title=“Quellenverzeichnis“]
Buchquelle: Schuppenflechte: Was Sie schon immer über Psoriasis wissen wollten. 25. Juli 2017 von U. Mrowietz und G. Schmid-Ott
Bildquellen: (c) Depositphotos @alexraths, malyuginphoto, VadimVasenin
- https://www.awmf.org/leitlinien/detail/ll/013-001.html (Leitlinien Therapie)
- https://www.uni-muenchen.de/informationen_fuer/presse/presseinformationen/2011/f-30-11.html (Vitamin D bei Psoriasis)
- https://www.aerzteblatt.de/nachrichten/54218/Fumarsaeureester-PML-in-der-Psoriasis-Behandlung (Fumarsäureester in der Behandlung von Psoriasis)
- https://www.psoriasis.org/research/science-of-psoriasis/immune-system (Inflammation and psoriasis)
- Lerner, Aaron; Jeremias, Patricia; Matthias, Torsten (2015): The World Incidence and Prevalence of Autoimmune Diseases is Increasing. In: International Journal of Celiac Disease 3 (4), S. 151–155. DOI: 10.12691/ijcd-3-4-8.
- An, Jingang; Zhang, Dingwei; Wu, Jiawen; Li, Jiong; Teng, Xiu; Gao, Xiaomin et al. (2017): The acitretin and methotrexate combination therapy for psoriasis vulgaris achieves higher effectiveness and less liver fibrosis. In: Pharmacological research 121, S. 158–168. DOI: 10.1016/j.phrs.2017.04.014.
- Antiga, Emiliano; Bonciolini, Veronica; Volpi, Walter; Del Bianco, Elena; Caproni, Marzia (2015): Oral Curcumin (Meriva) Is Effective as an Adjuvant Treatment and Is Able to Reduce IL-22 Serum Levels in Patients with Psoriasis Vulgaris. In: BioMed research international 2015, S. 283634. DOI: 10.1155/2015/283634.
- Ascherio, Alberto; Munger, Kassandra L. (2015): EBV and Autoimmunity. In: Current topics in microbiology and immunology 390 (Pt 1), S. 365–385. DOI: 10.1007/978-3-319-22822-8_15.
- Bayersdorf, Robert; Fruscalzo, Arrigo; Catania, Francesco (2018): Linking autoimmunity to the origin of the adaptive immune system. In: Evolution, medicine, and public health 2018 (1), S. 2–12. DOI: 10.1093/emph/eoy001.
- Ben-Arye, E.; Ziv, M.; Frenkel, M.; Lavi, I.; Rosenman, D. (2003): Complementary medicine and psoriasis: linking the patient’s outlook with evidence-based medicine. In: Dermatology (Basel, Switzerland) 207 (3), S. 302–307. DOI: 10.1159/000073094.
- Benhadou, Farida; Mintoff, Dillon; Schnebert, Benjamin; Thio, Hok Bing (2018): Psoriasis and Microbiota: A Systematic Review. In: Diseases (Basel, Switzerland) 6 (2). DOI: 10.3390/diseases6020047.
- Bhatia, Bhavnit K.; Millsop, Jillian W.; Debbaneh, Maya; Koo, John; Linos, Eleni; Liao, Wilson (2014): Diet and Psoriasis: Part 2. Celiac Disease and Role of a Gluten-Free Diet. In: Journal of the American Academy of Dermatology 71 (2), S. 350–358. DOI: 10.1016/j.jaad.2014.03.017.
- Boehncke, Wolf-Henning (2018): Systemic Inflammation and Cardiovascular Comorbidity in Psoriasis Patients: Causes and Consequences. In: Frontiers in immunology 9, S. 579. DOI: 10.3389/fimmu.2018.00579.
- Bordignon, V.; Bultrini, S.; Prignano, G.; Sperduti, I.; Piperno, G.; Bonifati, C. et al. (2011): High prevalence of latent tuberculosis infection in autoimmune disorders such as psoriasis and in chronic respiratory diseases, including lung cancer. In: Journal of biological regulators and homeostatic agents 25 (2), S. 213–220.
- Brockow, Thomas; Schiener, Ralf; Franke, Annegret; Resch, Karl Ludwig; Peter, Ralf Uwe (2007): A pragmatic randomized controlled trial on the effectiveness of highly concentrated saline spa water baths followed by UVB compared to UVB only in moderate to severe psoriasis. In: Journal of alternative and complementary medicine (New York, N.Y.) 13 (7), S. 725–732. DOI: 10.1089/acm.2007.7099.
- Cai, Yihua; Fleming, Chris; Yan, Jun (2012): New insights of T cells in the pathogenesis of psoriasis. In: Cellular & molecular immunology 9 (4), S. 302–309. DOI: 10.1038/cmi.2012.15.
- Calabrese, Leonard H.; Molloy, Eamonn; Berger, Joseph (2014): Sorting out the risks in progressive multifocal leukoencephalopathy. In: Nature Reviews Rheumatology 11, 119 EP -. DOI: 10.1038/nrrheum.2014.167.
- Chen, Haiming; Lu, Chuanjian; Liu, Huazhen; Wang, Maojie; Zhao, Hui; Yan, Yuhong; Han, Ling (2017): Quercetin ameliorates imiquimod-induced psoriasis-like skin inflammation in mice via the NF-kappaB pathway. In: International immunopharmacology 48, S. 110–117. DOI: 10.1016/j.intimp.2017.04.022.
- Demir, Helin Deniz; Aydin, Erdinc; Sezer, Engin; Yardim, Huseyin (2013): Evaluation of plasma vitamin A and E levels and tear film changes in patients with psoriasis vulgaris. In: Korean journal of ophthalmology : KJO 27 (3), S. 158–161. DOI: 10.3341/kjo.2013.27.3.158.
- Deodhar, S. D. (1992): Autoimmune diseases: overview and current concepts of pathogenesis. In: Clinical biochemistry 25 (3), S. 181–185.
- Di Nardo, Veronica; Gianfaldoni, Serena; Tchernev, Georgi; Wollina, Uwe; Barygina, Victoria; Lotti, Jacopo et al. (2018): Use of Curcumin in Psoriasis. In: Open Access Macedonian Journal of Medical Sciences 6 (1), S. 218–220. DOI: 10.3889/oamjms.2018.055.
- Egeberg, Alexander; Skov, Lone; Joshi, Aditya A.; Mallbris, Lotus; Gislason, Gunnar H.; Wu, Jashin J. et al. (2017): The relationship between duration of psoriasis, vascular inflammation, and cardiovascular events. In: Journal of the American Academy of Dermatology 77 (4), 650-656.e3. DOI: 10.1016/j.jaad.2017.06.028.
- Egeberg, Alexander; Skov, Lone; Joshi, Aditya A.; Mallbris, Lotus; Gislason, Gunnar H.; Wu, Jashin J. et al. (2017): The relationship between duration of psoriasis, vascular inflammation, and cardiovascular events. In: Journal of the American Academy of Dermatology 77 (4), 650-656.e3. DOI: 10.1016/j.jaad.2017.06.028.
- Egeberg, Alexander; Thyssen, Jacob P.; Jensen, Peter; Gislason, Gunnar H.; Skov, Lone (2017): Risk of Myocardial Infarction in Patients with Psoriasis and Psoriatic Arthritis: A Nationwide Cohort Study. In: Acta dermato-venereologica 97 (7), S. 819–824. DOI: 10.2340/00015555-2657.
- Ely, P. Haines (2018): Is psoriasis a bowel disease? Successful treatment with bile acids and bioflavonoids suggests it is. In: Clinics in dermatology 36 (3), S. 376–389. DOI: 10.1016/j.clindermatol.2018.03.011.
- Farkas, A.; Kemeny, L. (2013): Alcohol, liver, systemic inflammation and skin: a focus on patients with psoriasis. In: Skin pharmacology and physiology 26 (3), S. 119–126. DOI: 10.1159/000348865.
- Fiore, Marco; Leone, Sebastiano; Maraolo, Alberto Enrico; Berti, Emilio; Damiani, Giovanni (2018): Liver Illness and Psoriatic Patients. In: BioMed research international 2018, S. 3140983. DOI: 10.1155/2018/3140983.
- Gisondi, Paolo; Del Giglio, Micol; Girolomoni, Giampiero (2017): Treatment Approaches to Moderate to Severe Psoriasis. In: International journal of molecular sciences 18 (11). DOI: 10.3390/ijms18112427.
- Bei vielen klinischen Studien über die Behandlung von Psoriasis liegt ein Bias vor: Gomez-Garcia, F.; Ruano, J.; Aguilar-Luque, M.; Gay-Mimbrera, J.; Maestre-Lopez, B.; Sanz-Cabanillas, J. L. et al. (2017): Systematic reviews and meta-analyses on psoriasis: role of funding sources, conflict of interest and bibliometric indices as predictors of methodological quality. In: The British journal of dermatology 176 (6), S. 1633–1644. DOI: 10.1111/bjd.15380.
- Gonzalez, Delia Almeida; Diaz, Buenaventura Brito; Rodriguez Perez, Maria del Cristo; Hernandez, Ana Gonzalez; Chico, B. Nicolas Diaz; Leon, Antonio Cabrera de (2010): Sex hormones and autoimmunity. In: Immunology letters 133 (1), S. 6–13. DOI: 10.1016/j.imlet.2010.07.001.
- Hu, Stephen Chu-Sung; Lan, Cheng-Che E. (2017): Psoriasis and Cardiovascular Comorbidities: Focusing on Severe Vascular Events, Cardiovascular Risk Factors and Implications for Treatment. In: International journal of molecular sciences 18 (10). DOI: 10.3390/ijms18102211.
- Humbert, P.; Bidet, A.; Treffel, P.; Drobacheff, C.; Agache, P. (1991): Intestinal permeability in patients with psoriasis. In: Journal of dermatological science 2 (4), S. 324–326.
- Jensen, P. (1990): Use of alternative medicine by patients with atopic dermatitis and psoriasis. In: Acta dermato-venereologica 70 (5), S. 421–424.
- Al-Dhubaibi, Mohammed Saleh (2018): Association between Vitamin D deficiency and psoriasis: An exploratory study. In: International journal of health sciences 12 (1), S. 33–39.
- Filoni, Angela; Vestita, Michelangelo; Congedo, Maurizio; Giudice, Giuseppe; Tafuri, Silvio; Bonamonte, Domenico (2018): Association between psoriasis and vitamin D: Duration of disease correlates with decreased vitamin D serum levels: An observational case-control study. In: Medicine 97 (25), e11185. DOI: 10.1097/MD.0000000000011185.
- Hambly, R.; Kirby, B. (2017): The relevance of serum vitamin D in psoriasis: a review. In: Archives of dermatological research 309 (7), S. 499–517. DOI: 10.1007/s00403-017-1751-2.
- Kriegel, Martin A.; Manson, JoAnn E.; Costenbader, Karen H. (2011): Does vitamin D affect risk of developing autoimmune disease?: a systematic review. In: Seminars in arthritis and rheumatism 40 (6), 512-531.e8. DOI: 10.1016/j.semarthrit.2010.07.009.
- Kong, Weimin; Yen, Jui-Hung; Ganea, Doina (2011): Docosahexaenoic acid prevents dendritic cell maturation, inhibits antigen-specific Th1/Th17 differentiation and suppresses experimental autoimmune encephalomyelitis. In: Brain, behavior, and immunity 25 (5), S. 872–882. DOI: 10.1016/j.bbi.2010.09.012.
- Fernandes, Gabriel; Bhattacharya, Arunabh; Rahman, Mizanur; Zaman, Khaliquz; Banu, Jameela (2008): Effects of n-3 fatty acids on autoimmunity and osteoporosis. In: Frontiers in bioscience : a journal and virtual library 13, S. 4015–4020.
- Kristensen, S.; Schmidt, E. B.; Schlemmer, A.; Rasmussen, C.; Johansen, M. B.; Christensen, J. H. (2018): Beneficial effect of n-3 polyunsaturated fatty acids on inflammation and analgesic use in psoriatic arthritis: a randomized, double blind, placebo-controlled trial. In: Scandinavian journal of rheumatology 47 (1), S. 27–36. DOI: 10.1080/03009742.2017.1287304.
- Rahman, Mahfoozur; Beg, Sarwar; Ahmad, Mohammad Zaki; Kazmi, Imran; Ahmed, Aziz; Rahman, Ziyaur et al. (2013): Omega-3 fatty acids as pharmacotherapeutics in psoriasis: current status and scope of nanomedicine in its effective delivery. In: Current drug targets 14 (6), S. 708–722.
- Moghadam, Adel Rezaei; Tutunchi, Soheil; Namvaran-Abbas-Abad, Ali; Yazdi, Mina; Bonyadi, Fatemeh; Mohajeri, Daryoush et al. (2015): Pre-administration of turmeric prevents methotrexate-induced liver toxicity and oxidative stress. In: BMC complementary and alternative medicine 15, S. 246. DOI: 10.1186/s12906-015-0773-6.
- Lai, Rui; Xian, Dehai; Xiong, Xia; Yang, Lingyu; Song, Jing; Zhong, Jianqiao (2018): Proanthocyanidins: novel treatment for psoriasis that reduces oxidative stress and modulates Th17 and Treg cells. In: Redox report : communications in free radical research 23 (1), S. 130–135. DOI: 10.1080/13510002.2018.1462027.
- Liao, S. J.; Liao, T. A. (1992): Acupuncture treatment for psoriasis: a retrospective case report. In: Acupuncture & electro-therapeutics research 17 (3), S. 195–208.
- Jerner, B.; Skogh, M.; Vahlquist, A. (1997): A controlled trial of acupuncture in psoriasis: no convincing effect. In: Acta dermato-venereologica 77 (2), S. 154–156.
- Lora, Viviana; Bonaguri, Chiara; Gisondi, Paolo; Sandei, Franca; Battistelli, Luisita; Russo, Annalisa et al. (2013): Autoantibody induction and adipokine levels in patients with psoriasis treated with infliximab. In: Immunologic research 56 (2-3), S. 382–389. DOI: 10.1007/s12026-013-8410-2.
- Matzinger, Polly (2002): The danger model: a renewed sense of self. In: Science (New York, N.Y.) 296 (5566), S. 301–305. DOI: 10.1126/science.1071059.
- Meephansan, Jitlada; Ruchusatsawat, Kriangsak; Sindhupak, Wannasri; Thorner, Paul Scott; Wongpiyabovorn, Jongkonnee (2011): Effect of methotrexate on serum levels of IL-22 in patients with psoriasis. In: European journal of dermatology : EJD 21 (4), S. 501–504. DOI: 10.1684/ejd.2011.1335.
- Millsop, Jillian W.; Bhatia, Bhavnit K.; Debbaneh, Maya; Koo, John; Liao, Wilson (2014): Diet and Psoriasis: Part 3. Role of Nutritional Supplements. In: Journal of the American Academy of Dermatology 71 (3), S. 561–569. DOI: 10.1016/j.jaad.2014.03.016.
- Murzaku, Era Caterina; Bronsnick, Tara; Rao, Babar K. (2014): Diet in dermatology: Part II. Melanoma, chronic urticaria, and psoriasis. In: Journal of the American Academy of Dermatology 71 (6), 1053.e1-1053.e16. DOI: 10.1016/j.jaad.2014.06.016.
- Nguyen, Tuyet A.; Friedman, Adam J. (2013): Curcumin: a novel treatment for skin-related disorders. In: Journal of drugs in dermatology : JDD 12 (10), S. 1131–1137.
- Pfaff, Stephanie; Liebmann, Jorg; Born, Matthias; Merk, Hans F.; Felbert, Verena von (2015): Prospective Randomized Long-Term Study on the Efficacy and Safety of UV-Free Blue Light for Treating Mild Psoriasis Vulgaris. In: Dermatology (Basel, Switzerland) 231 (1), S. 24–34. DOI: 10.1159/000430495.
- Philipp, A.; Wolf, G. K.; Rzany, B.; Dertinger, H.; Jung, E. G. (2000): Interferential current is effective in palmar psoriaris: an open prospective trial. In: European journal of dermatology : EJD 10 (3), S. 195–198.
- Roll, Antonie; Reich, Kristian; Boer, Almut (2007): Use of fumaric acid esters in psoriasis. In: Indian journal of dermatology, venereology and leprology 73 (2), S. 133–137.
- Sano, Shigetoshi; Chan, Keith Syson; Carbajal, Steve; Clifford, John; Peavey, Mary; Kiguchi, Kaoru et al. (2005): Stat3 links activated keratinocytes and immunocytes required for development of psoriasis in a novel transgenic mouse model. In: Nature medicine 11 (1), S. 43–49. DOI: 10.1038/nm1162.
- Scher, Jose U.; Ubeda, Carles; Artacho, Alejandro; Attur, Mukundan; Isaac, Sandrine; Reddy, Soumya M. et al. (2015): Decreased bacterial diversity characterizes the altered gut microbiota in patients with psoriatic arthritis, resembling dysbiosis in inflammatory bowel disease. In: Arthritis & rheumatology (Hoboken, N.J.) 67 (1), S. 128–139. DOI: 10.1002/art.38892.
- Serhan, C. N. (2009): Systems approach to inflammation resolution: identification of novel anti-inflammatory and pro-resolving mediators. In: Journal of thrombosis and haemostasis : JTH 7 Suppl 1, S. 44–48. DOI: 10.1111/j.1538-7836.2009.03396.x.
- Shang, Aijing; Huwiler-Muntener, Karin; Nartey, Linda; Juni, Peter; Dorig, Stephan; Sterne, Jonathan A. C. et al. (2005): Are the clinical effects of homoeopathy placebo effects? Comparative study of placebo-controlled trials of homoeopathy and allopathy. In: Lancet (London, England) 366 (9487), S. 726–732. DOI: 10.1016/S0140-6736(05)67177-2.
- Smolle, Josef (2003): Homeopathy in dermatology. In: Dermatologic therapy 16 (2), S. 93–97.
- Soodgupta, Deepti; Kaul, Deepak; Kanwar, A. J.; Parsad, Davinder (2014): Modulation of LXR-alpha and the effector genes by Ascorbic acid and Statins in psoriatic keratinocytes. In: Molecular and cellular biochemistry 397 (1-2), S. 1–6. DOI: 10.1007/s11010-014-2063-x.
- Steinman, Lawrence (2007): A brief history of T(H)17, the first major revision in the T(H)1/T(H)2 hypothesis of T cell-mediated tissue damage. In: Nature medicine 13 (2), S. 139–145. DOI: 10.1038/nm1551.
- Stojanovich, Ljudmila; Marisavljevich, Dragomir (2008): Stress as a trigger of autoimmune disease. In: Autoimmunity reviews 7 (3), S. 209–213. DOI: 10.1016/j.autrev.2007.11.007.
- Thorslund, Kristofer; Amatya, Beni; Dufva, Ann Eriksson; Nordlind, Klas (2013): The expression of serotonin transporter protein correlates with the severity of psoriasis and chronic stress. In: Archives of dermatological research 305 (2), S. 99–104. DOI: 10.1007/s00403-012-1303-8.
- Stücker, M.; Memmel, U.; Hoffmann, M.; Hartung, J.; Altmeyer, P. (2001): Vitamin B12 Cream Containing Avocado Oil in the Therapy of Plaque Psoriasis. In: Dermatology 203 (2), S. 141–147.
- Teng, Xiu; Hu, Zhonglan; Wei, Xiaoqiong; Wang, Zhen; Guan, Ting; Liu, Ning et al. (2014): IL-37 ameliorates the inflammatory process in psoriasis by suppressing proinflammatory cytokine production. In: Journal of immunology (Baltimore, Md. : 1950) 192 (4), S. 1815–1823. DOI: 10.4049/jimmunol.1300047.
- Vieira, Silvio M. (2014): Diet, Microbiota and Autoimmune Diseases. In: 0961-2033 23 (6), S. 518–526. DOI: 10.1177/0961203313501401.
- Weinstabl, Antonia; Hoff-Lesch, Susanne; Merk, Hans F.; Felbert, Verena von (2011): Prospective randomized study on the efficacy of blue light in the treatment of psoriasis vulgaris. In: Dermatology (Basel, Switzerland) 223 (3), S. 251–259. DOI: 10.1159/000333364.
- Weiss, Scott T. (2002): Eat dirt–the hygiene hypothesis and allergic diseases. In: The New England journal of medicine 347 (12), S. 930–931. DOI: 10.1056/NEJMe020092.
- Wilkinson, Jonathan D.; Williamson, Elizabeth M. (2007): Cannabinoids inhibit human keratinocyte proliferation through a non-CB1/CB2 mechanism and have a potential therapeutic value in the treatment of psoriasis. In: Journal of dermatological science 45 (2), S. 87–92. DOI: 10.1016/j.jdermsci.2006.10.009.
- Wu, Wen-Zhong; Zhang, Fu-Ren (2015): Glycyrrhizin combined with acitretin improve clinical symptom of psoriasis via reducing Th17 cell differentiation and related serum cytokine concentrations. In: International journal of clinical and experimental medicine 8 (9), S. 16266–16272.
- Wuepper, K. D.; Coulter, S. N.; Haberman, A. (1990): Psoriasis vulgaris: a genetic approach. In: The Journal of investigative dermatology 95 (5), 2S-4S.
- Zanvit, Peter; Konkel, Joanne E.; Jiao, Xue; Kasagi, Shimpei; Zhang, Dunfang; Wu, Ruiqing et al. (2015): Antibiotics in neonatal life increase murine susceptibility to experimental psoriasis. In: Nature communications 6, S. 8424. DOI: 10.1038/ncomms9424.
- Zhao, J. F.; Zhang, Y. J.; Jin, X. H.; Athar, M.; Santella, R. M.; Bickers, D. R.; Wang, Z. Y. (1999): Green tea protects against psoralen plus ultraviolet A-induced photochemical damage to skin. In: The Journal of investigative dermatology 113 (6), S. 1070–1075. DOI: 10.1046/j.1523-1747.1999.00806.x.
- AlGhamdi, Khalid M.; Khurrum, Huma; Asiri, Yousif (2017): The welcoming attitude of dermatologists towards complementary and alternative medicine despite their lack of knowledge and training. In: Saudi pharmaceutical journal : SPJ : the official publication of the Saudi Pharmaceutical Society 25 (6), S. 838–843. DOI: 10.1016/j.jsps.2016.12.005.
- Balato et al. (2013): Interleukin-1 family members are enhanced in psoriasis and suppressed by vitamin D and retinoic acid. Arch Dermatol Res. 2013 Apr;305(3):255-62. doi: 10.1007/s00403-013-1327-8. Epub 2013 Feb 24.
- https://www.cell.com/trends/biotechnology/abstract/S0167-7799(03)00078-7?_returnURL=http%3A%2F%2Flinkinghub.elsevier.com%2Fretrieve%2Fpii%2FS0167779903000787%3Fshowall%3Dtrue
- https://www.karger.com/Article/Abstract/51729
- Pazyar N, Yaghoobi R (2012): Tea tree oil as a novel antipsoriasis weapon. Skin Pharmacol Physiol. 2012;25(3):162-3. doi: 10.1159/000337936. Epub 2012 Apr 3.
[/su_spoiler]