Zuletzt aktualisiert am 19. März 2020 um 21:00
Fibromyalgie: Definition
Fibromyalgie oder Fibromyalgiesyndrom (Weichteilrheuma) bedeutet wörtlich „Faser-Muskel-Schmerz“ (FMS). Die Erkrankung gehört zu den chronisch-rheumatischen Erkrankungen und betrifft 2-3 % der Bevölkerung. 80 % der Betroffenen sind weiblich.
Charakteristisch sind andauernde Müdigkeit, Erschöpfung und dauerhafter Schmerz im gesamten Körper. Muskeln und Nerven sind gleichermaßen betroffen. Fibromyalgie gehört wahrscheinlich zu den rheumatischen Autoimmunerkrankungen, wird offiziell noch nicht dazu gezählt.
ICD-Code für Fibromyalgie: M79
Fibromyalgie: Ursachen
Die genauen Ursachen von Fibromyalgie sind nicht bekannt und werden noch erforscht. In vielerlei Hinsicht entspricht das Fibromyalgiesyndrom einer Autoimmunerkrankung. Chronische Entzündungen6 und eine eingeschränkte Energiegewinnung treten bei den meisten Patienten auf und verstärken die Symptome.
Mögliche Ursachen von Fibromyalgie 1-3:
- Gestörte Schmerzwahrnehmung
- Psychischer Stress
- Traumata
- Genetik
- Eingeschränkter Lymphfluss und Entgiftung
- Ungesunde Lebensführung
Gestörte Schmerzwahrnehmung
Das Leitsymptom und damit die wichtigste Ursache von Fibromyalgie ist die gestörte Schmerzwahrnehmung. Patienten weisen eine erhöhte Schmerzwahrnehmung auf, welche dauerhaft auftreten kann.
Psychischer Stress
Stress wird eng mit der Erkrankung in Verbindung gebracht. Es ist eine bekannte Ursache für Autoimmunerkrankungen, da psychischer Stress Darm, Immunsystem und Hormone durcheinanderbringt.
Traumata
Seelische Traumata kommen häufig bei Patienten vor. Sie hinterlassen Spuren in der Seele und im Nervensystem von Betroffenen und begünstigen die Erkrankung.
Genetik
Fibromyalgie (Fibromyalgiesyndrom) tritt in Familien gehäuft auf. Die Genetik scheint ebenfalls eine wichtige Ursache zu sein.
Eingeschränkte Entgiftung
Die Anregung des Lymphflusses ist ein wichtiger Weg, die Symptome der Krankheit zu behandeln. Eine eingeschränkte Leberentgiftung scheint ebenfalls mit Fibromyalgie zusammenzuhängen. Eine unzureichende Entgiftung scheint die Erkrankung zu begünstigen.
Ungesunde Lebensführung
Eine ungesunde Ernährung und Lebensführung hängen eng mit der Entstehung der Krankheit zusammen. Dem Körper fehlen bestimmte Bausteine für eine gute Regulation von Schmerzwahrnehmung und Immunsystem.
Im Anschluss erfahren Sie mehr über die Symptome vom Fibromyalgiesyndrom:
Fibromyalgie: Beschwerden / Symptome
Die Symptome von Fibromyalgie bewegen sich im Formenkreis der chronischen Schmerzen und Müdigkeit. Sie sind individuell und zeigen sich bei Patienten unterschiedlich:
- Dauerschmerz
- Steifheits- und Schwellungsgefühl
- Erschöpfung und Müdigkeit
- Schlafstörungen
- Überempfindlichkeit gegenüber Schmerzen
- Tender Points
- Depressionen
- Schmerzende Muskeln
Zu diesen Symptomen reihen sich unbewusste Beschwerden wie Tremor (Zittern), Schwitzen, kalte Finger und eingeschränkter Speichelfluss.
Dauerschmerz
Der Dauerschmerz ist das Leit-Symptom bei Fibromyalgie (FMS). Er kann am gesamten Körper auftreten. Patienten beschreiben ihn als diffus, chronisch und stumpf.
Überempfindlichkeit gegenüber Schmerzen
Patienten sind gegenüber Schmerzen überempfindlich. Für Nicht-Betroffene nicht weiter schlimme Reize nehmen Fibromyalgie-Patienten bereits als schmerzhaft wahr.
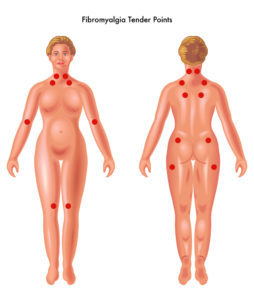
Tender Points
An bestimmten Druckpunkten (Tender points) am Körper sind Patienten besonders schmerzempfindlich. Dies erleichtert die Diagnose.
Steifheits- und Schwellungsgefühl
Besonders morgens sind Hände, Füße oder Gesicht steif oder fühlen sich geschwollen an. Dieses rheumatische Symptom kann bei Fibromyalgie (FMS) häufig auftreten.
Erschöpfung und Müdigkeit
90 % der Patienten berichten von andauernder Erschöpfung und Müdigkeit. Unabhängig von der Schlafdauer hält die Erschöpfung ganztägig an. Virale Infektionen können dabei meist ausgeschlossen werden.
Schlafstörungen
Fast tägliche Schlafstörungen sind ein häufiges Symptom bei Fibromyalgie (FMS). Die andauernden Schmerzen, verringerter Speichelfluss und Schlafapnoe tragen dazu bei.
Depressionen
Depressionen treten häufig auf. Sie können mit den chronischen Schmerzen und der fehlenden Akzeptanz seitens der Mitmenschen und Ärzte auftreten.
Schmerzende Muskeln
Meist handelt es sich um einen anhaltenden, tiefen Schmerz in den Muskeln. Der Schmerz in den Muskeln wird von Missempfindungen begleitet. Bisher lassen sich diese nicht durch krankhafte Prozesse erklären.
Erfahren Sie mehr über die Diagnose von Fibromyalgie:
Fibromyalgie: Diagnose
Die Diagnose von Fibromyalgie ist eine klassische Ausschlussdiagnose. Das bedeutet, dass die Symptome von einem Arzt in einem Arzt-Patienten-Gespräch aufgenommen werden. Außerdem werden mittels Blutuntersuchung, Röntgen und CT bestimmte Erkrankungen ausgeschlossen.
Obwohl viele Menschen betroffen sind, ist die Krankheit schwer zu diagnostizieren. Patienten eilen häufig jahrelang von Arzt zu Arzt, bis sie die Diagnose erhalten. Aufgrund der erhöhten Wahrnehmung von Schmerz und häufigen Depressionen und Ängsten werden sie oftmals als „Hypochonder“ abgestempelt. Dies kann die psychischen Symptome zunehmend verschlimmern.
Erster Ansprechpartner sollte der Hausarzt sein. Ein Schmerztagebuch hilft bei der Diagnose und gibt dem Arzt einen guten Überblick. Mittels Symptome, Untersuchung der Tender Points und Ausschluss anderer Erkrankungen kann die Diagnose Fibromyalgie gestellt werden. Wichtige Voraussetzung ist das dauerhafte Auftreten der Schmerzen über einen Zeitraum von mindestens drei Monaten.
Fibromyalgie: Verlauf
Der Verlauf von Fibromyalgie ist individuell. Die Erkrankung läuft schubweise und kann aufgrund der Schmerzen in verschiedene Schweregrade eingeteilt werden. Bleibende Schäden oder Invalidität sind nicht zu befürchten.
Erfahren Sie mehr zur Therapie bei Fibromyalgie:
Fibromyalgie: Therapie
Die Therapie von Fibromyalgie konzentriert sich auf sanfte Maßnahmen, um die natürliche Regulation von Schmerz und den Lymphfluss anzuregen. Schmerzmittel und Medikamente spielen eine untergeordnete Rolle.
Die Therapie und Behandlung sollte individuell an die Symptome und Ursachen des Patienten angepasst werden. Die Therapie und Behandlung baut auf folgende Säulen auf:
- Bewegung
- Kältetherapie
- Psychotherapie
- Medikamente
- Stressreduktion
Bewegung
Bewegung nimmt in der Therapie bei Fibromyalgie eine tragende Rolle ein. Natürliche Bewegung regt nicht nur Lymphe, Verdauung und Entgiftung an. Sie trägt zur mitochondrialen Gesundheit bei und kann helfen die chronischen Schmerzen zu senken.
Empfehlenswert ist eine Mischung aus Ausdauersport (Wandern, Joggen, Radfahren, Schwimmen) und Kraftsport, mehrmals wöchentlich. An den Zwischentagen wird zu strammen Spaziergängen in der Natur angeraten.
Kältetherapie
Die Kältetherapie ist bei Fibromyalgie etabliert und erzielt gute Ergebnisse. Kurze, aber intensive Kälteeinwirkungen führen zu Anpassungen im Stoffwechsel. Außerdem helfen sie nachhaltig Schmerzen zu regulieren und regen das Immunsystem an.
Psychotherapie
Fibromyalgie Patienten leiden häufig unter Depressionen und Angstzuständen. Durch Psychotherapie wird dem langfristig entgegensteuert. Mit einer Psychotherapie kann zudem die innere Haltung der Patienten zur Erkrankung verbessert werden.
Medikamente
Medikamente wie Aspirin nehmen in der Therapie von Fibromyalgie keine Rolle ein. Sie würden die Schmerzen nur kurzfristig unterdrücken und langfristig die Symptome verschlimmern.
Bei Depressionen werden Antidepressiva verschrieben. Diese helfen lediglich kurzfristig. Gegen Zittern (Tremor) und epileptische Anfälle werden Antikonvulsiva verschrieben.
Stressreduktion
Jeder Patient kann mittels aktiver Stressreduktion zur Verbesserung beitragen. Stress ist eine wichtige Ursache von Fibromyalgie und für die Stärke der Symptome verantwortlich. Meditation4, Yoga, autogenes Training, Qi Gong und Zeit in der Natur kann dabei helfen.
Weitere Formen
Neben der primären ist die sekundäre Fibromyalgie bekannt. Sie tritt als Folgeerkrankung bei rheumatoider Arthritis, Infektionen mit HIV und EBV, Tumoren oder hormonellen Erkrankungen auf.
Es besteht eine Verwechslungsgefahr der primären Fibromyalgie mit folgenden Erkrankungen:
- Rheumatoide Arthritis
- Lupus Erythematodes
- Morbus Bechterew
- Polymyalgia Rheumatica
- Schilddrüsenunterfunktion
- Myopathien
- Neurologische Erkrankungen wie periphere Neuropathie
Fibromyalgie: Prognose
Die Prognose bei Fibromyalgie ist abhängig vom Erfolg der Behandlung. Die Krankheit gilt als nicht heilbar, aber gut beherrschbar. Eine effiziente Therapie ist ebenso wichtig wie eine stressreduzierte Lebensführung und eine gesunde Ernährung.
Es sind keine bleibenden Schäden zu befürchten.
Da chronische Entzündungen, mitochondriale Schäden und eine eingeschränkte Entgiftung vermutet wird, sollte besonderes Augenmerk auf die Ernährung5-7 gelegt werden. Empfohlen wird eine nährstoffreiche, natürliche Ernährung reich an Antioxidantien. Frisches Obst, Gemüse, Beeren und Pilze stellen eine gute Basis dar.
Neben der Vermeidung von Glutamat hat sich die Nahrungsergänzung mit Vitamin D 9-12, Vitamin E und Omega-3-Fettsäuren bewährt. Eine Erhöhung der Proteinzufuhr führt häufig zu Verbesserungen. Die Paleo Ernährung bietet ein gesundes Ernährungskonzept für Patienten. Die medizinischen Pilze Reishi, Cordyceps und Shiitake aus der Traditionellen Chinesischen Medizin sind eine jahrtausendealte Methode bei Erschöpfungssyndromen.
FAQ Fibromyalgie
Wir möchten nun die am häufigsten gestellten Fragen für Sie beantworten:
Wie gefährlich ist Fibromyalgie?
Es sind keine bleibenden Schäden oder Folgeerkrankungen von FMS zu erwarten. Die Lebenserwartung ist genauso hoch wie bei Nicht-Betroffenen. Fibromyalgie kann sich jedoch verschlechtern, wenn Therapie und Ernährung nicht ausreichend beachtet werden.
Ist Fibromyalgie eine rheumatische Erkrankung?
Das wird noch diskutiert. Fibromyalgie wird auch „Weichteilrheuma“ genannt und entspricht in den meisten Punkten einer rheumatischen Autoimmunerkrankung. Genau bestätigt wurde das bisher (noch) nicht.
Was genau ist Fibromyalgie?
Fibromyalgie ist eine entzündliche Erkrankung, die mit andauernden Schmerzen im gesamten Körper einhergeht. Patienten berichten außerdem von Müdigkeit, Erschöpfung, Schwellungen und Steifheit. Es wird eine Autoimmunreaktion vermutet, die sich gegen Mitochondrien und Schmerzrezeptoren richtet.
[su_spoiler title = „Quellenverzeichnis“]
- Uceyler, N., D. Zeller, A. K. Kahn, S. Kewenig, S. Kittel-Schneider, A. Schmid, J. Casanova-Molla, K. Reiners, and C. Sommer. „Small Fibre Pathology in Patients with Fibromyalgia Syndrome.“ Brain 136, no. Pt 6 (Jun 2013): 1857-67. https://dx.doi.org/10.1093/brain/awt053.
- Buchwald, D., D. L. Goldenberg, J. L. Sullivan, and A. L. Komaroff. „The „Chronic, Active Epstein-Barr Virus Infection“ Syndrome and Primary Fibromyalgia.“ Arthritis Rheum 30, no. 10 (Oct 1987): 1132-6.
- Clauw, D. J. „Fibromyalgia: A Clinical Review.“ Jama 311, no. 15 (Apr 16 2014): 1547-55. https://dx.doi.org/10.1001/jama.2014.3266.
- Adler-Neal, A. L., and F. Zeidan. „Mindfulness Meditation for Fibromyalgia: Mechanistic and Clinical Considerations.“ Curr Rheumatol Rep 19, no. 9 (Sep 2017): 59. https://dx.doi.org/10.1007/s11926-017-0686-0.
- Batista, E. D., A. Andretta, R. C. de Miranda, J. Nehring, E. Dos Santos Paiva, and M. E. Schieferdecker. „Food Intake Assessment and Quality of Life in Women with Fibromyalgia.“ Rev Bras Reumatol Engl Ed 56, no. 2 (Mar-Apr 2016): 105-10. https://dx.doi.org/10.1016/j.rbre.2015.08.015.
- Groven, N., E. A. Fors, and S. K. Reitan. „Patients with Fibromyalgia and Chronic Fatigue Syndrome Show Increased Hscrp Compared to Healthy Controls.“ Brain Behav Immun (Jun 7 2019). https://dx.doi.org/10.1016/j.bbi.2019.06.010.
- Holton, K. „The Role of Diet in the Treatment of Fibromyalgia.“ Pain Manag 6, no. 4 (May 2016): 317-20. https://dx.doi.org/10.2217/pmt-2016-0019.
- Tan, A. C., T. Jaaniste, and D. Champion. „Chronic Widespread Pain and Fibromyalgia Syndrome: Life-Course Risk Markers in Young People.“ Pain Res Manag 2019 (2019): 6584753. https://dx.doi.org/10.1155/2019/6584753.
- de Carvalho, J. F., F. A. G. da Rocha Araujo, L. M. A. da Mota, R. B. Aires, and R. P. de Araujo. „Vitamin D Supplementation Seems to Improve Fibromyalgia Symptoms: Preliminary Results.“ Isr Med Assoc J 20, no. 6 (Jun 2018): 379-1.
- Kasapoglu Aksoy, M., L. Altan, and B. Okmen Metin. „The Relationship between Balance and Vitamin 25(Oh)D in Fibromyalgia Patients.“ Mod Rheumatol 27, no. 5 (Sep 2017): 868-74. https://dx.doi.org/10.1080/14397595.2016.1259603.
- Makrani, A. H., M. Afshari, M. Ghajar, Z. Forooghi, and M. Moosazadeh. „Vitamin D and Fibromyalgia: A Meta-Analysis.“ Korean J Pain 30, no. 4 (Oct 2017): 250-57. https://dx.doi.org/10.3344/kjp.2017.30.4.250.
- Mirzaei, A., M. Zabihiyeganeh, S. A. Jahed, E. Khiabani, M. Nojomi, and S. Ghaffari. „Effects of Vitamin D Optimization on Quality of Life of Patients with Fibromyalgia: A Randomized Controlled Trial.“ Med J Islam Repub Iran 32 (2018): 29. https://dx.doi.org/10.14196/mjiri.32.29.
[/su_spoiler]
[su_note note_color=“#31C447″ text_color=“#ffffff“ radius=“11″]Wichtiger Hinweis: Dieser Artikel enthält nur allgemeine Hinweise. Bitte verwenden Sie diesen nicht zur Selbsdiagnose oder -behandlung. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung von Fragen durch unsere Autoren ist leider nicht gestattet.[/su_note]